Инсеминация. Виды и техники выполнения инсеминации. Возможные осложнения после инсеминации. Где делают искусственную инсеминацию? Можно ли принимать ванну после искусственной инсеминации? Искусственная инсеминация. Кто забеременел? Вероятность успеха и во
Разнообразные все больше приобретают популярность в последние годы. Наиболее сложная и трудоемкая процедура - это В процессе ее проведения производится забор женских и мужских гамет, которые соединяются в специально подготовленных условиях. Неменьшую популярность имеет внутриматочная инсеминация. Как проходит процедура и ее эффективность - все это будет описано в данной статье. Также вы узнаете основные отзывы об этом мероприятии и сможете познакомиться с мнением врачей.
Что такое внутриматочная инсеминация?
Как проходит процедура, расскажет вам данная статья. Однако перед этим стоит узнать о некоторых моментах.
Инсеминация - это своеобразный способ оплодотворения. При нем не происходит классического полового контакта. Партнеры могут даже не прикасаться друг к другу. Мужчину и женщину во время зачатия может разделять большое расстояние. Процедура искусственной инсеминации - это манипуляция, при которой производится введение эякулянта непосредственно в полость детородного органа. Так, при этом минуется влагалище и цервикальный канал. Данную операцию можно проводить свежесобранной спермой или же замороженным материалом. Во втором случае эякулянт предварительно обрабатывается. Стоит отметить, что зачать ребенка таким способом можно при помощи материала мужа или постороннего донора.

Кому назначается процедура?
В каких случаях врачи говорят о том, что паре необходима искусственная внутриматочная инсеминация (как проходит процедура, будет описано ниже)? Показания для проведения могут быть разными. Зачастую это патология у мужчины или женщины. Однако иногда недуг может поразить обоих партнеров. К основным показаниям к манипуляции относятся следующие:
- Выработка антиспермальных тел во влагалище у женщины. Зачастую это происходит при длительной совместной жизни. Стоит отметить, что не все медики подтверждают это предположение. Выявить патологию поможет посткоитальный тест.
- Длительное бесплодие, связанное с отсутствием при условии, что второй половой партнер имеет хорошие показатели спермограммы.
- Недостаточная активность сперматозоидов у мужчины. Целесообразно в этом случае предварительно провести медикаментозную коррекцию.
Существуют и другие (индивидуальные) показания. Так, например, инсеминация проводится парам, которые долгое время не могут зачать малыша по неизвестным причинам. Нередко подобный способ оплодотворения используется парами, которые вынуждены долгое время проводить в разлуке. В этом случае они просто физически не могут зачать ребенка самостоятельно.
Противопоказания к проведению оплодотворения таким способом
Перед тем как проводится инсеминация, доктор обязательно назначает беседу с обоими партнерами. Врач разъясняет эффективность манипуляции, а также сообщает о противопоказаниях. Отказаться от процедуры стоит в следующих случаях:
- непроходимость маточных труб у женщины;
- наличие воспалительного процесса во влагалище;
- при патологиях цервикального канала и шейки матки;
- период менструации;
- отсутствие овуляции.
В последнем случае процедура производится только после определенной коррекции. Только доктор может подобрать индивидуальную схему подготовки для определенной пары.

Где проводится процедура?
Если вам показана инсеминация, как проходит процедура, расскажет врач. Провести операцию можно только в стенах стационара. Это может быть государственное учреждение или частная клиника.
В первом случае вам понадобятся некоторые документы, подтверждающие то, что вы действительно нуждаетесь в такой процедуре. Также обязательно иметь при себе паспорт и полис. Будьте готовы к тому, что на несколько дней придется остаться в клинике. Частные учреждения выполняют манипуляцию по желанию клиента. Однако будьте готовы к тому, что в этом случае придется заплатить определенную сумму за инсеминацию. Средняя стоимость такой операции находится в ценовом диапазоне от 5 до 40 тысяч рублей. Многое зависит от состояния партнеров и предварительной подготовки материала.
Внутриматочная инсеминация: как проходит процедура? Подготовка
Перед проведением инсеминации пара должна пройти определенное обследование. Подготовка включает в себя спермограмму. Этот анализ должен сдать мужчина после пятидневного воздержания. Остальные исследования проходит исключительно представительница слабого пола. Сюда входит диагностика крови, определение состояния фаллопиевых труб (метросальпингография), осмотр полости матки (гистеросальпингография). Также врач должен убедиться в том, что в организме будущей мамы происходит овуляция. Сделать это можно при помощи ультразвукового исследования или путем определения уровня тех или иных гормонов.
По результатам анализов спермограмма должна быть в норме. В противном случае непосредственно перед инсеминацией производится обработка спермы. Фаллопиевы трубы женщины должны быть проходимы на всем своем протяжении, а во влагалище присутствовать нормальная микрофлора. Как происходит искусственная инсеминация? Рассмотрим алгоритм действий.

Проведение инсеминации: алгоритм
Как происходит инсеминация? Врачи говорят о том, что женщина предварительно обследуется при помощи ультразвукового датчика. Врачи должны убедится в том, что в яичниках есть хотя бы три фолликула. Также оценивается их размер. Овуляция по расчетам специалистов должна наступить в ближайшие часы.
Перед тем как делается инсеминация, происходит забор спермы. При необходимости она обрабатывается и очищается. Также иногда есть смысл наполнить субстанцию полезными веществами для продления жизнеспособности сперматозоидов. Женщина располагается на в кабинете врача.
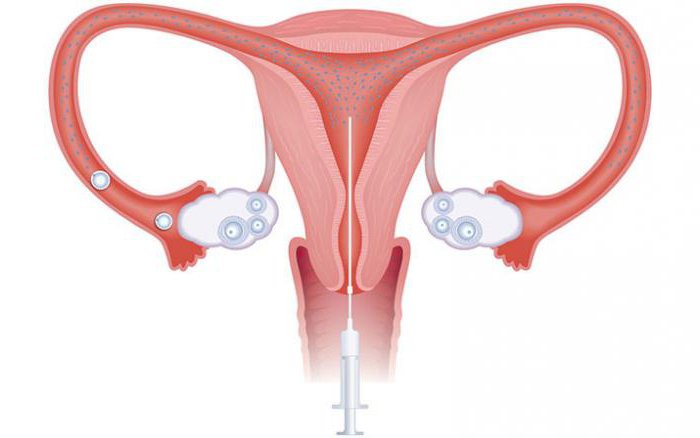
Гинеколог набирает сперму партнера или донора в шприц. К его концу подсоединяется тонкая трубка - катетер. Мягкий шланг вводится в шейку матки и достигает внутреннего зева. После этого специалист впрыскивает содержимое шприца в полость детородного органа.
Эффективность манипуляции: оценка специалистов
Вам уже известно, как делают инсеминацию. Отзывы медиков говорят о том, что при естественном оплодотворении есть большая вероятность успешного исхода, нежели от данной процедуры. По мнению репродуктологов, эффективность этого метода оценивается не более чем в 20 процентов. При этом многоразовое проведение инсеминации увеличивает шанс на хороший исход.
Предварительная обработка спермы и стимуляция работы яичников приводят к тому, что эффективность процедуры оценивается в 40 процентов.

Мнения врачей и пациентов об искусственной инсеминации
Вам уже известно, как проводится инсеминация. Отзывы пациенток говорят о том, что это довольно болезненная манипуляция. Неприятные ощущения появляются при введении катетера в шейку матки. Также некоторые женщины сообщают о том, что после процедуры у них были незначительные кровянистые выделения.
Врачи говорят, что при несоблюдении правил проведения процедуры в матке женщины может развиться воспаление. Особую опасность данная ситуация представляет при успешном исходе операции.

Вместо заключения…
Вам стало известно, что такое инсеминация, как проходит манипуляция и какова ее эффективность. Помните, что данная процедура не является панацеей. О результате процедуры можно узнать уже через десять суток после искусственной инсеминации. Наиболее точный результат может показать анализ крови на определение уровня хорионического гонадотропина. Соблюдайте все правила подготовки к манипуляции. Это увеличит шанс на положительный исход. Успехов вам!
Этапы метода искусственной инсеминации, показания, подготовка, шансы забеременеть
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
- В маточные трубы.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована .
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах .
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию. Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать. Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).

Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют , то ее можно вводить, ориентируясь только на овуляцию. Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции. Это не вредит , так как доказано, жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки. Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки. Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.

Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру. Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут. После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Некоторые репродуктивные клиники заявляют, что эффективность у них достигает 28%.

Семидесяти восьми процентам женщин удается забеременеть в первых трех циклах инсеминации. Результативность последующих процедур резко снижается. Именно поэтому врачи рационально меняют тактику искусственного оплодотворения и рекомендуют другие методы ЭКО после троекратной попытки инсеминации.
Еще нужно упомянуть, что шансы искусственной инсеминации возрастают в стимулированных циклах.
Искусственная инсеминация, на первый взгляд, непонятный медицинский термин. Однако женщины, кто неоднократно пытается забеременеть, знают об инсеминации не понаслышке. Что же это такое и в чем особенность этой процедуры?
Искусственная инсеминация — оплодотворение яйцеклетки путем введения спермы мужа или донора. Этим донором может быть муж, а может быть и посторонний человек, если в семейной паре именно муж имеет проблемы с зачатием. Искусственную инсеминацию сокращенно называют ИИ, эту аббревиатуру Вы можете увидеть на многих форумах Рунета.
Искусственную инсеминацию не следует путать с ЭКО, хотя при слове «искусственное оплодотворение» многие ассоциируют его именно с ЭКО. На самом деле этот термин гораздо более применим к инсеминации, ведь при инсеминации оплодотворение проводится внутри матки женщины, в то время как ЭКО — это экстракорпоральное оплодотворение, и к организму женщины это не имеет никакого отношения.
Виды внутриматочной инсеминации
Казалось бы, у этой процедуры не может быть нескольких вариантов, а тем не менее, они есть. Вот различные варианты инсеминации:
- влагалищная;
- внутришеечная;
- внутриматочная;
- внутритрубная;
- внутрифолликулярная;
- внутриполостная, то есть — инсеминация в брюшную полость;
- перфузия спермы в маточные трубы.
Не смотря на то, что видов данной процедуры действительно много, наиболее распространенным ее видом является внутриматочная инсеминация, или сокращенно ВМИ.
Процедура
Внутриматочная инсеминация (ВМИ) — процедура, при которой сперма мужа или донора вводится непосредственно в полость матки женщины.
Эту процедуру проводят в период овуляции. При этом овуляция может быть как естественная, так и вызванная с помощью гормональных препаратов для увеличения шансов на зачатие.
Внутриматочную инсеминацию обычно проводят спермой мужа, но можно использовать и сперму донора, если оплодотворение спермой мужа по каким-либо причинам невозможно.
Для осеменения спермой донора используется семенная жидкость, консервированная с помощью криотехнологий. Можно использовать сперму, полученную из других банков и учреждений. Однако перед использованием спермы донора необходимо, в первую очередь, провести необходимые анализы, чтобы исключить такие болезни, как ВИЧ, гепатит или сифилис. Длительность анализов занимает более полугода, так как после первого анализа повторный проводится через 6 месяцев.
Положительные стороны искусственной инсеминации
При некоторых формах бесплодия на возможность зачатия влияют такие женские факторы, при которых попадание спермы во влагалище и соприкасание с цервикальной слизью крайне нежелательно для спермы. В противном случае сперматозоиды могут погибнуть. Это происходит оттого, что организм некоторых женщин вырабатывает антиспермальные антитела, либо уровень кислотности во влагалище сильно превышен.
Все эти факторы губительны для сперматозоидов, и как результат — невозможность забеременеть естественным путем. Именно для предотвращения подобного исхода таким парам рекомендована искусственная внутриматочная инсеминация.
Показания к инсеминации
Показания для женщин
Самым частым показанием к инсеминации является шеечный фактор, когда сперматозоиды обездвиживаются при попадании в канал шейки матки. Это могут быть анатомические, структурные или патологические изменения в шейке матки, которые ставят непреодолимый барьер для сперматозоидов.
- цервикальный фактор бесплодия;
- необъяснимое бесплодие, при котором все анализы в норме;
- хронический эндоцервицит;
- операции на шейке матки в анамнезе (конизация, ампутация, каутеризация, диатермия, криотерапия);
- аллергия на сперму;
- антиспермальные антитела, вырабатывающиеся организмом женщины;
- овуляторная дисфункция, поддающаяся терапии;
- вагинизм: спазм мышц сводов влагалища и шейки матки.
Показания со стороны мужчины
Также, инсеминацию применяют при снижении показателей спермы, когда зачатие естественным путем становится проблематичным. То есть, показанием к инсеминации нередко является и мужской фактор:
- субфертильная сперма;
- ретроградная эякуляция, при которой сперма попадает в мочевой пузырь;
- гипоспадия;
- гипоспермия: малый объем эякулята;
- высокая вязкость семенной жидкости: сперма слишком густая;
- антиспермальные антитела в организме женщины, вызывающие гибель сперматозоидов при попадании во влагалище;
- безуспешные попытки проведения интрацервикальной инсеминации;
- состояние после химиотерапии или вазэктомии.
Когда необходимо оплодотворение спермой донора
Иногда случается и так, что оплодотворение спермой мужа не предоставляется возможным. Со стороны женщины такой фактор имеет место, если она не замужем, у нее отсутствует партнер. Иногда инсеминация — единственный выход для одинокой женщины, которая хочет ребенка.
Для супружеской пары противопоказания к инсеминации спермой мужа могут быть только, если семенная жидкость мужа по каким-либо причинам не может быть использована для оплодотворения:
- бесплодие мужчины;
- эякуляторно-сексуальные расстройства;
- тяжелые наследственные пороки и заболевания мужа, которые могут передаться ребенку по наследству.
Наряду с этим существуют и противопоказания осеменения спермой донора. Это запрещается в следующих случаях:
- без письменного согласия на инсеминацию донором обоих супругов;
- без согласия самой женщины;
- без ведома супруга;
- под наркозом;
- если бесплодие можно устранить с помощью операции или терапевтического лечения.
Как найти донора для инсеминации
Правильно подобрать донора для искусственного оплодотворения — задача не из легких. Здесь мы приведем некоторые критерии, которые облегчат Вам задачу в подборе донора, если будет такая необходимость:
- возраст донора моложе 36 лет;
- психическое и физическое здоровье;
- отсутствие наследственных заболеваний;
- отсутствие мертворождений и неонатальной смертности и выкидышей у родственников донора в прошлом и настоящем;
- отсутствие таких заболеваний, как СПИД, сифилис и гепатит.
Противопоказания к инсеминации
Инсеминация, как и любая медицинская процедура, имеет свои противопоказания. Существуют состояния, при которых нельзя даже начинать проводить эту процедуру. Вот противопоказания для женщины:
- психические и экстрагенитальные заболевания, при которых беременность противопоказана;
- возраст старше 40 лет;
- опухоли яичника;
- рак, злокачественные новообразования;
- любые оперативные вмешательства в полость малого таза в прошлом;
- половая инфекция;
- патология маточных труб, закупорка, спайки, непроходимость;
- кровотечение из половых путей неясного характера;
- неудачные попытки внутриматочной инсеминации в прошлом;
- синдром гиперстимуляции яичников из-за лечения гонадотропинами в прошлом;
- лютеинизация неовулировавшего фолликула в двух последовательных циклах;
- любые воспалительные заболевания с острым течением.
Какие анализы нужно сдать перед инсеминацией
Подготовка к инсеминации включает в себя множество исследований обоих супругов. Это необходимо для успешного проведения инсеминации.
Какие обследования должна пройти женщина
Вот список обязательных обследований для женщины перед процедурой:
- общее и специальное гинекологическое обследование;
- ультразвуковое исследование органов малого таза;
- анализ крови на сифилис, ВИЧ, гепатиты В и С;
- клинический анализ крови, включая время свертываемости (действителен 1 месяц);
- заключение терапевта о состоянии здоровья и возможности вынашивания будущей беременности;
- исследование на флору из уретры и цервикального канала, а также — степень чистоты влагалища.
Исследования, которые женщина должна пройти только по показаниям:
- гистеросалипингографическое, гистеросалипингоскопическое и лапароскопическое исследования состояния матки и маточных труб;
- биопсия эндометрия матки;
- цитологическое исследование мазков шейки матки;
- бактериологическое исследование материала из уретры и цервикального канала;
- анализы крови на гормоны: ФСГ, ЛГ, эстрадиол, пролактин, тестостерон, кортизол, прогестерон, Т_3, Т_4, ТТГ, СТГ;
- инфекционное обследование (хламидиоз, уро- и микоплазмоз, вирус простого герпеса, цитомегалия, токсоплазмоз, краснуха);
- обследование на наличие антиспермальных и антифосфолипидных антител;
- заключения других специалистов по показаниям.
Какие обследования должен пройти мужчина
Вот список обязательных обследований для мужчины:
- спермограмма;
- анализ крови на сифилис, ВИЧ, гепатиты В и С.
Анализы и обследования, которые проводятся только по показаниям:
- консультация андролога;
- определение группы крови и резус-фактора;
- инфекционное обследование (хламидиоз, уро- и микоплазмоз, вирус простого герпеса, цитомегалия).
Если возраст обоих представителей супружеской пары превышает 35 лет, то еще одним необходимым обследованием будет консультация генетика.
Как делают инсеминацию
В канал шейки матки вводят специальный шприц, с помощью которого сперму впрыскивают прямо в полость матки. Если у женщины нет трубной патологии, то зачатие должно произойти естественным путем: сперматозоиды проникнут в маточные трубы, где и произойдет оплодотворение.
Перед процедурой рекомендуется стимуляция созревания яйцеклетки, это увеличит шансы на зачатие. Для этого использутся препараты с ФСГ, а иногда и антиэкстрогены. Инсеминацию можно проводить и без стимуляции овуляции, но в таком случае шанс на зачатие снижается в 2-3 раза по сравнению с использованием стимуляторов овуляции.
Но если у женщины есть спайки в трубах и непроходимость труб, то нет смысла проводить осеменение, и тогда лучшим выходом для супружеской пары будет ЭКО.
Врачи рекомендуют повторять данную процедуру не более 3-4 раз. По статистике около 87% женщин беременеют в течение первых 3 циклов инсеминации. Если же беременность не произошла, то дальнейшие попытки будут иметь только 6% успеха.
После инсеминации
После одной попытки такого способа оплодотворения беременность наступает примерно в 12-15%. Но это только одна попытка из четырех, так что не стоит переживать, с увеличением количества попыток увеличивается и шанс забеременеть.
После процедуры иногда возникает и ряд осложнений. Лучше про них знать заранее:
- аллергические реакции на препарат для стимуляции овуляции;
- шоковая реакция после введения спермы в полость матки;
- повышение тонуса матки;
- синдром гиперстимуляции яичников;
- обострение воспалительных заболеваний в половых органах, или же их возникновение после процедуры оплодотворения;
- возникновение многоплодной беременности.
В случае возникновения многоплодной беременности Вам будет предложено резекция одного или нескольких эмбрионов. Иными словами — аборт. Решение в таком случае остается за женщиной. В некоторых случаях беременность более, чем одним плодом, может быть опасна для женского организма, если были случаи неудачной беременности в прошлом.
Можно ли вводить сперму дома самостоятельно?
Этого делать ни в коем случае нельзя. В специализированных клиниках инсеминация производится в условиях стерильности. Самостоятельное введение шприца или пипетки в шейку матки опасно из-за риска занесения инфекции в полость матки.
Инсеминация: стоимость
Стоимость этой процедуры гораздо ниже, чем стоимость ЭКО. Цена такого метода оплодотворения составляет в среднем от 12 до 15 тыс. рублей. Стоимость инсеминации возрастает, если при ней используется сперма не мужа, а донора. Если это донорская процедура, стоимость ее может возрасти на 5 тыс. рублей.
Успешно практикующих проведение данной процедуры.
Она осуществляется амбулаторно после ряда анализов и письменного согласия обоих супругов или только женщины, если она не состоит в законном браке.
Что такое внутриматочная инсеминация?
Процедура представляет собой оплодотворение женщины спермой ее полового партнера или донора без сексуального контакта.
ВМИ проводится без наркоза, быстро и в большинстве случаях не имеет серьезных последствий для организма женщины.
В ходе процедуры в цервикальный канал вводится пластмассовая трубка, по которой поступают сперматозоиды.
Для этого используют семенную жидкость, непосредственно взятую у мужчины перед ВМИ или подвергшуюся предварительной заморозке. На ход инсеминации и вероятность зачатия это не влияет.
Однако, согласно проведенным в 2001 году предварительным исследованиям средняя частота беременностей после процедуры инсеминации составила 11.6%.
Преимущество метода ВМИ
Главными преимуществами внутриматочной инсеминации спермой мужа или донора являются следующие:
- Доступность. Процедура является одним из самых дешевых альтернативных методов борьбы с бесплодием ;
- Отсутствие последствий для женщины после проведения ВМИ;
- Простота проведения, не требующая длительной подготовки;
- Относительно высокая эффективность.
Благодаря минимальному физиологическому воздействию на организм инсеминации она применяется как первый метод по борьбе с бесплодием, особенно в случаях, когда его причина не установлена или когда у мужчины стоит диагноз «субфертильность» (термин носит весьма условный характер, под ним понимают временную неспособность мужчины зачать ребенка с конкретной женщиной).
Видео: "В чем суть и какие преимущества метода внутриматочной искусственной инсеминации?"
Показания и противопоказания
Как и любая процедура, связанная с вмешательством в жизнедеятельностью организма, ВМИ имеет свои показания и противопоказания.
В случае инсеминации они связаны не с методикой, а с потенциальной опасностью беременности для организма женщины. Единственным абсолютным противопоказанием к проведению самого метода является полная непроходимость маточных труб . Это связано не с опасностью ВМИ при данных расстройствах, а с его неэффективностью вследствие невозможности «доставить» сперматозоиды к яйцеклетке.
Непроходимость не является противопоказанием к проведению других видов искусственного оплодотворения .
Беременность и роды не рекомендуется планировать при наличии в анамнезе женщины раковых заболеваний , воспалительных инфекций любой природы , особенно передающихся половым путем, при поражении полипами или миомами . Если в ходе обследования выявляются психические или общетерапевтические отклонения, они могут стать причиной для отказа в проведении ВМИ.
Вопросы целесообразности применения ВМИ и потенциального вреда для женского организма определяет врач после ряда проведенных исследований.
Показаниями к проведению процедуры являются следующие факторы:
- Низкая активность сперматозоидов мужчины . Причин у этого явления достаточно много: плохая экология, стресс, нагрузки, перенесенные инфекции. В результате морфологически нормальные сперматозоиды не могут достигнуть яйцеклетки и погибают во влагалище;
- Вагинизм у женщины . Этим термином обозначают непроизвольное сокращение мышц влагалища и как следствие невозможность совершения полового акта или его болезненность для женщины . В таком случае, помимо ВМИ, возможны и другие методы - например, работа с психологом, который поможет выявить корень проблемы и научиться расслабляться во время сексуального контакта;
- Расстройства эякуляции у мужчины, эрективная дисфункция . Импотенция (временная и абсолютная) достаточно частое явление современного мира. При невозможности разрешить проблему другим способом ВМИ является высокоэффективным и надежным выходом;
- Иммунологическая несовместимость . В редких случаях в слизистой цервикального канала женщины присутствуют антитела к сперматозоидам. В этом случае, клетки погибают раньше, чем им удается достичь яйцеклетки в результате иммунного ответа;
- Онкологическое заболевание мужа , лечение которого предполагает использование химиотерапии. Данный метод значительно ухудшает качество спермы, поэтому при таких прогнозах рекомендуется сдать семенную жидкость для заморозки и оплодотворения в будущем.
Видео: "Показания к проведению внутриматочной инсеминации"
Анализы перед внутриматочной инсеминацией
Перед процедурой мужчина и женщина, планирующие зачать ребенка, проходят все виды обследований, рекомендованных перед беременностью и на ее ранних сроках. Женщина сдает следующие виды анализов:

Муж должен сдать:
- Спермограмму . В ходе анализа исследуется семенная жидкость мужчины, ее объем, цвет, консистенция, а также форма, подвижность и количество сперматозоидов. В данном случае понятие «норма», как таковое отсутствует, при диагностике патологий принято опираться на рекомендации ВОЗ;
- Анализы на половые инфекции .
Разновидности
Инсеминация может проводиться спермой мужа или донора, сопровождаться или не сопровождаться гормональной стимуляцией (в данном случае она называется искусственной).
Сперма донора всегда проходит стадию заморозки. Она хранится в так называемых «кассетах» в течение полугода. Этого срока достаточно, чтобы у мужчины проявились не выявленные при сдаче инфекции или иные заболевания. Для проведения инсеминации женщины, состоящей в браке, необходимо письменное согласие супруга на проведение процедуры.
Искусственная инсеминация со стимуляцией овуляции производится хориогонадотропином человека и прогестероном. Она повышает эффективность ВМИ за счет увеличения количества созревающих фолликул, однако может привести к гормональному сбою или многоплодной беременности.
По этим причинам дополнительную стимуляцию не назначают молодым женщинам с регулярным циклом и стойкой овуляцией. Эстрадиол может быть назначен после процедуры. Он провоцирует формирование плаценты, развитие желтого тела (бывший фолликул, который во время беременности функционирует как железа).
Гормональная стимуляция значительно повышает стоимость процедуры, поэтому при ее назначении в медицинском центре или частной клинике при недостаточных на то основаниях имеет смысл проконсультироваться с другими специалистами.
Введение спермы возможно непосредственно в полость матки женщины, в шейку матки или во влагалище. Первый способ максимально эффективен, особенно при иммунологическом факторе бесплодия и мужской субфертильности.
Этапы процедуры
 Если женщине назначена гормональная стимуляция, то она производится на 3-5 день цикла. Начиная с этого периода, врач при помощи УЗИ -аппарата периодически отслеживает рост фолликул и созревания яйцеклетки.
Если женщине назначена гормональная стимуляция, то она производится на 3-5 день цикла. Начиная с этого периода, врач при помощи УЗИ -аппарата периодически отслеживает рост фолликул и созревания яйцеклетки.
В норме на 7-10 день происходит овуляция - выход зрелой клетки из фолликула. Именно в этот срок инсеминация с максимальной вероятностью может привести к положительному результату.
При инсеминации спермой мужа ему необходимо перед сдачей произвести следующие операции:
- воздержаться в течение 2-4 дней от сексуальных контактов;
- помочиться перед забором спермы;
- вымыть руки и половой орган;
- методом мастурбации собрать сперму в чистый стакан.
Забор семенной жидкости проводится в условиях стационара, поскольку свои характеристики она сохраняет только в течение 4 часов.
Подготовка спермы к инсеминации включает в себя очистку (при помощи микроскопа определяются самые подвижные и соответствующие морфологической норме сперматозоиды и отделяются от остальных) и центрифугирование, что позволяет сконцентрировать отобранные клетки.
Женщине при помощи катетера они вводятся в матку, шейку матки или влагалище. Никаких неприятных или болезненных ощущений в норме процедура не вызывает. После процедуры во влагалище вставляется колпачок, предотвращающий вытекание семенной жидкости.
Женщина может попробовать провести ВМИ в домашних условиях. Успех этого мероприятия маловероятен, беременность наступает в 3% случаев. Набор для внутриматочной инсеминации можно приобрести в медицинских центрах.
Эффективность
Данный показатель не одинаков для женщин разного возраста и зависит от причин бесплодия. В среднем он колеблется от 3 до 25%. На его рост влияют следующие факторы:
- возраст пациентки;
- количество процедур. Вероятность зачатия максимальна при проведении 6 циклов ВМИ;
- гормональная стимуляция. Беременность после искусственной инсеминации возникает в 2-3 раза чаще;
- внутриполостное введение семенной жидкости (непосредственно в матку);
- выявленные причины бесплодия.
Женщине стоит правильно настроиться во время проведения ВМИ и не расстраиваться при неудаче. Первая инсеминация редко бывает успешной, тогда как 6 циклов позволяют достичь успеха в 75% случаев.
Возможные осложнения
Осложнения после ВМИ случаются редко, особенно при проведении процедуры грамотными специалистами. Тем не менее, в ряде случаев наблюдаются следующие побочные эффекты:
- болевая реакция. Возникает, если сперма попадает через фаллопиевы трубы в брюшную полость женщины;
- гиперстимуляция яичников гормонами, что, в свою очередь, вызывает бессонницу, потливость, раздражительность;
- многоплодная беременность;
Ориентировочная цена искусственной инсеминации
Бесплатно процедура ВМИ на сегодняшний день не проводится и доступна только в специализированных центрах. Большую часть анализов можно сдать в лабораториях при больницах или поликлиниках бесплатно.
Спермограмму мужчине необходимо провести в том учреждении, в котором планируется процедура. Стоимость составляет 1 000-2 000 рублей.
Сколько стоит искусственная или естественная инсеминация и что будет включено в данную процедуру, необходимо узнавать индивидуально, поскольку цена сильно колеблется в разных медицинских центрах.
В среднем она может составлять 15 000-30 000 рублей. Если используется сперма донора, процедура будет дороже на 5 000-10 000 рублей.
Комплекс процедур ВМИ совместно со стимуляцией гормонами, а также контролем созревания яйцеклеток в фолликуле (с учетом стоимости препаратов) составляет от 60 000 до 80 000 рублей.
Цена отдельной стимуляции определяется индивидуально. При многократном проведении ВМИ многими центрами предусмотрены значительные скидки.
Такая услуга как заморозка спермы тоже оказывается медицинскими центрами и клиниками. Ее цена составляет 6 000-10 000 рублей.
Внутриматочная инсеминация - это простой и эффективный способ борьбы с бесплодием, рекомендованный ВОЗ.
К сожалению, его применение не может решить проблемы, вызвавшие неспособность к естественному зачатию. За последние годы его использование расширилось, ВМИ постоянно модернизируется, что увеличивает вероятность беременности.
Еще совсем недавно – в XX веке – подобный диагноз ставили семейным парам, которые в течение 6-8 лет не могли зачать ребенка, несмотря на регулярные супружеские отношения. В XXI веке этот диагноз стали ставить намного чаще, так как показатель значительно сдвинулся – рассматривают теперь возможность зачатия в течение года при отказе от противозачаточных средств.
Процент страдающих от бесплодия пар значительно увеличился, однако количество обращений с данной проблемой к официальной медицине после 1-3 лет супружеской жизни не прибавилось. Это происходит потому, что мечтающие о детях семьи знают о процедуре ЭКО – которая достаточно дорогостоящая – и не подозревают, что существует более дешевая манипуляция – искусственная инсеминация. Она почти не требует подготовки, проводится женщинам, которым еще не исполнилось 30 лет и имеющим маточные трубы в физиологическом состоянии.
Процедура показана парам, в которых проблему с зачатием имеет мужчина или у партнеров выявилась несовместимость. При искусственной инсеминации шансы забеременеть составляют 20 %. Процедуру можно проводить 3 раз подряд.
Подготовка к искусственной инсеминации
Перед процедурой оба партнера должны подписать документы – подтвердить согласие на проведение манипуляции. Если оплодотворение проводится спермой мужа, то бумаг меньше, донора – их количество возрастает значительно.
Далее проводится обследование, как и перед любым оперативным вмешательством. Сдают кровь для определения состояния здоровья и иммунного статуса, на СПИД, реакцию Вассермана, биохимию, гепатиты разных видов. Если нужно, назначается лечение. У женщины выясняется – должна функционировать хотя бы одна труба, иначе встречи спермы с яйцеклеткой не произойдет.
Наличие выявленных антител к возбудителям заболеваний не является противопоказанием для проведения манипуляции – некоторые супружеские пары обращаются к помощи медицины для того, чтобы увеличить шанс рождения здорового малыша, и им идут навстречу. Если у мужа гепатит или СПИД, качество спермы низкие или имеются наследственные заболевания, используется сперма донора.
После того как анализы сданы, начинается стимулирование овуляции. В это время пациентке желательно постоянно находиться под контролем врача, чтобы не пропустить этот момент. Ей приходится посещать гинеколога до 3-4 раз от начала выбранного для беременности цикла. На приеме ей делают УЗИ маточных труб, чтобы не пропустить образования яйцеклетки.
Если под воздействием гормональных препаратов овуляция множественная, цикл пропускается.
Подготовка спермы для искусственной инсеминации
Инсеминация спермой считается более успешной, если эякулят свежий. Его требуется сдавать в день проведения процедуры, за несколько часов до нее.

Существует 2 способа обработки семенной жидкости: флотация и обработка на центрифуге. Обработка семенной жидкости необходима, чтобы удалить из нее вещество, тормозящее активность головки сперматозоида – акрозин.
Сначала сперму разливают для разжижения в чашки и оставляют на 2-3 часа, а затем активируют специальными препаратами или пропускают через центрифугу, отделяя нежизнеспособные или малоподвижные сперматозоиды. Шансы забеременеть от спермы, обработанной в центрифуге, выше, чем после флотации.
Может быть использована заранее заготовленная сперма – замороженная при температуре ниже -196 ºС. К консерванту прибегают, если используется сперма донора.
Каким образом проходит процедура инсеминации?
Женщину приглашают в обычный гинекологический кабинет и укладывают в кресло, как при осмотре. Эякулят вливают в устройство, напоминающее шприц, открывают – в большинстве случаев под анестезией – шейку матки, и вводят семенной материал с помощью катетера. На гинекологическом кресле женщина после процедуры должна полежать еще 30-40 минут, не более. Инсеминация проходит достаточно быстро и – что немаловажно – практически безболезненно.
- не вступать в половые отношения до 3 суток;
- не пользоваться лекарственными средствами;
- не употреблять спиртное;
- избегать курения;
- не поднимать тяжести и на неделю отказаться от спортивных занятий.
В некоторых случаях назначаются препараты с прогестероном – обычно местного действия в суппозиториях.
Если через 11-15 дней менструация не наступила, можно сделать вывод, что процедура прошла успешно и у пары появился шанс стать родителями.
Ни беременность, ни роды, после внутриматочной инсеминации не отличаются от обычных процессов по вынашиванию плода. Женщина должна встать на учет и вовремя сдавать все анализы, чтобы успешно подготовиться к родам. Искусственное оплодотворение не является показанием для кесарева сечения.
Единственное отличие подобного оплодотворения от обычного – повышается шанс многоплодной беременности. Вероятность родить двойняшек составляет 16 %, тройняшек – 3 %.
Выбор донора для искусственной инсеминации
Не стоит бояться прибегать к донорским услугам – донорский материал и самого донора обследуют очень тщательно. Годными признаются только мужчины, чья сперма содержит 20 млн сперматозоидов на 1 мл эякулята, из которых активны более 60 %.
Донор проходит обследование при постановке на учет, а затем ежегодно 2 раза в год у уролога и 1 раз у терапевта. Чтобы быть допущенным к искусственной инсеминации, анализы он сдает и перед самой манипуляцией.
В них входят, кроме общих:

- тесты на реакцию Вассермана и на СПИД;
- анализы на гепатит;
- бактериальный посев спермы.
Донор обязательно обследуется на психическое здоровье.
За 3 дня до сдачи семенного материала из рациона полностью исключается алкоголь, и доноры воздерживаются от половых актов. Подбор донора осуществляют с учетом национальности семейной пары, внешности и даже учитывается психотип.
отличие искусственной инсеминации и ЭКО
Это совершенно разные процедуры. При инсеминации вводится искусственно эякулят, зачатие же происходит естественным путем – яйцеклетка встречается со сперматозоидом в маточной трубе, и все этапы дальнейшие проходят обычным образом. Если у женщины имеется спаечный процесс или отсутствует проходимость фаллопиевых труб, манипуляция не проводится. Противопоказанием к инсеминации также считается возраст свыше 38 лет – даже если репродуктивные органы находятся в идеальном состоянии, мобильность яйцеклетки снижена.
При экстракорпоральном оплодотворении – ЭКО – в матку подсаживается уже готовый эмбрион – вернее, несколько эмбрионов, для увеличения шанса наступления беременности. Зачатие происходит в пробирке, яйцеклетка оплодотворяется искусственно.
В большинстве случаев инсеминизацию назначают при выявлении шеечного фактора – секрет женщины умерщвляет поступающие сперматозоиды – или при репродуктивных проблемах или некоторых заболеваниях партнера.
ЭКО проводят при нарушении проходимости маточных труб или при их отсутствии, нарушениях менструального цикла, поликистозе и многих других проблем женского организма.
самостоятельная искусственная инсеминация
Инсеминацию можно проводить и самостоятельно, в домашних условиях. Эффективность этой процедуры повышает возможность наступления зачатия, но шанс забеременеть в 2 раза меньше, чем при проведении манипуляций в кабинете врача, так как шейку матки при этом вмешательстве не открывают.
Чтобы провести процедуру дома, нужно приобрести набор для внутриматочной инсеминации.
В него входят:

- 2 теста на определение уровня фолликулостимулирующего гормона;
- 2 теста на выявление овуляции;
- контейнер для разжижения спермы;
- шприц без латекса – используется вместо катетера для ввода семенного материла.
В большинстве случаев тест приобретают женщины не для самостоятельного оплодотворения, а для того, чтобы не пропустить время овуляции, если не имеют возможности наблюдаться у врача и привести с собой в нужный момент донора.




