การนวดหัวใจทางอ้อม - ทำอย่างไรให้ถูกต้องเพื่อช่วยคน? หลักการช่วยชีวิตในเด็ก: เครื่องช่วยหายใจและ NMS
ลำดับของเทคนิคที่สำคัญที่สุดสามประการของการช่วยชีวิตหัวใจและปอดได้รับการกำหนดโดย P. Safar (1984) ในรูปแบบของกฎ “ABC”:
- Aire way orep (“เปิดทางให้อากาศ”) หมายถึงความจำเป็นในการปลดปล่อยทางเดินหายใจจากสิ่งกีดขวาง: การจมของโคนลิ้น, การสะสมของเมือก, เลือด, อาเจียนและสิ่งแปลกปลอมอื่น ๆ ;
- ลมหายใจเพื่อเหยื่อ (“การหายใจเพื่อเหยื่อ”) หมายถึง เครื่องช่วยหายใจ;
- การไหลเวียนของเลือด (“การไหลเวียนของเลือด”) หมายถึงการนวดหัวใจโดยอ้อมหรือโดยตรง
มาตรการที่มุ่งฟื้นฟูการแจ้งชัดของทางเดินลมหายใจจะดำเนินการตามลำดับต่อไปนี้:
- เหยื่อจะถูกวางบนฐานแข็งหงาย (หงายขึ้น) และหากเป็นไปได้ ให้อยู่ในท่า Trendelenburg
- ยืดศีรษะตรงบริเวณปากมดลูกนำกรามล่างไปข้างหน้าและในเวลาเดียวกันก็เปิดปากของเหยื่อ (การซ้อมรบสามครั้งโดย R. Safar)
- ปล่อยปากของผู้ป่วยจากสิ่งแปลกปลอมต่างๆ น้ำมูก อาเจียน ลิ่มเลือด โดยใช้นิ้วพันด้วยผ้าพันคอและดูด
เมื่อแน่ใจว่าทางเดินหายใจแจ้งได้ชัดเจนแล้ว ให้เริ่มการช่วยหายใจด้วยเครื่องทันที มีวิธีการหลักหลายวิธี:
- วิธีการทางอ้อมแบบแมนนวล
- วิธีการเป่าลมโดยตรงที่ผู้ช่วยชีวิตหายใจออกเข้าไปในทางเดินหายใจของเหยื่อ
- วิธีการฮาร์ดแวร์
แบบแรกมีความสำคัญทางประวัติศาสตร์เป็นหลัก และไม่ได้รับการพิจารณาเลยในแนวปฏิบัติสมัยใหม่สำหรับการช่วยชีวิตหัวใจและปอด ในเวลาเดียวกัน ไม่ควรละเลยเทคนิคการช่วยหายใจด้วยมือในสถานการณ์ที่ยากลำบาก เมื่อไม่สามารถให้ความช่วยเหลือผู้ประสบภัยด้วยวิธีอื่นได้ โดยเฉพาะอย่างยิ่งคุณสามารถใช้การบีบอัดเป็นจังหวะ (พร้อมกันด้วยมือทั้งสองข้าง) ของซี่โครงล่างของหน้าอกของเหยื่อโดยประสานกับการหายใจออก เทคนิคนี้อาจมีประโยชน์ในระหว่างการขนส่งผู้ป่วยที่มีสถานะโรคหอบหืดรุนแรง (ผู้ป่วยนอนหรือนั่งครึ่งหนึ่งโดยโยนศีรษะไปด้านหลังแพทย์ยืนอยู่ด้านหน้าหรือด้านข้างและบีบหน้าอกเป็นจังหวะจากด้านข้างระหว่างหายใจออก) ไม่ได้ระบุการรับเข้าในกรณีกระดูกซี่โครงหักหรือการอุดตันทางเดินหายใจอย่างรุนแรง
ข้อดีของวิธีการพองลมโดยตรงสำหรับปอดของเหยื่อคืออากาศจำนวนมาก (1-1.5 ลิตร) จะถูกนำเข้ามาในการหายใจเพียงครั้งเดียว โดยมีการยืดปอดอย่างแข็งขัน (Hering-Breuer Reflex) และการแนะนำส่วนผสมของอากาศที่มีสารที่เพิ่มขึ้น ปริมาณคาร์บอนไดออกไซด์ (คาร์โบเจน) กระตุ้นศูนย์ทางเดินหายใจของผู้ป่วย วิธีที่ใช้คือ "ปากต่อปาก", "ปากต่อจมูก", "ปากต่อจมูกและปาก"; วิธีหลังมักใช้ในการช่วยชีวิตเด็กเล็ก
ผู้ช่วยชีวิตคุกเข่าลงข้างเหยื่อ จับศีรษะของเขาในตำแหน่งที่ขยายออกและจับจมูกด้วยสองนิ้วเขาปิดปากของเหยื่ออย่างแน่นหนาด้วยริมฝีปากของเขาและทำให้หายใจออกอย่างแรง 2-4 ครั้งไม่เร็ว (ภายใน 1-1.5 วินาที) ติดต่อกัน (การเคลื่อนตัวของหน้าอกของผู้ป่วย ควรจะสังเกตเห็นได้ชัดเจน) โดยทั่วไปผู้ใหญ่จะมีรอบการหายใจสูงสุด 16 รอบต่อนาที เด็ก - มากถึง 40 รอบ (โดยคำนึงถึงอายุ)
เครื่องช่วยหายใจมีความซับซ้อนในการออกแบบแตกต่างกันไป ในระยะก่อนถึงโรงพยาบาล คุณสามารถใช้ถุงช่วยหายใจแบบขยายได้เองประเภท "Ambu" อุปกรณ์กลไกอย่างง่ายประเภท "Pneumat" หรือตัวขัดขวางการไหลของอากาศคงที่เช่นโดยใช้วิธี Eyre (ผ่านที - ด้วยนิ้วของคุณ ). ในโรงพยาบาล มีการใช้อุปกรณ์ไฟฟ้าเครื่องกลที่ซับซ้อนซึ่งช่วยระบายอากาศด้วยกลไกเป็นเวลานาน (สัปดาห์ เดือน ปี) การช่วยหายใจแบบบังคับระยะสั้นทำได้ผ่านหน้ากากจมูก ระยะยาว - ผ่านท่อช่วยหายใจหรือหลอดลม
โดยทั่วไปแล้ว การช่วยหายใจด้วยกลไกจะรวมกับการนวดหัวใจภายนอกโดยอ้อม ซึ่งทำได้โดยการบีบอัด - การบีบหน้าอกในทิศทางตามขวาง: จากกระดูกสันอกถึงกระดูกสันหลัง สำหรับเด็กโตและผู้ใหญ่ นี่คือเส้นแบ่งระหว่างกระดูกอกส่วนล่างและตรงกลางของกระดูกสันอก ในเด็กเล็ก จะเป็นเส้นปกติที่ลากนิ้วขวางเหนือหัวนม ความถี่ของการกดหน้าอกในผู้ใหญ่คือ 60-80 ในทารก - 100-120 ในทารกแรกเกิด - 120-140 ต่อนาที
ในทารก การกดหน้าอก 3-4 ครั้งจะเกิดขึ้นในเด็กโตและผู้ใหญ่ อัตราส่วนนี้คือ 1:5
ประสิทธิผลของการนวดหัวใจโดยอ้อมนั้นเห็นได้จากการลดลงของอาการตัวเขียวของริมฝีปากหูและผิวหนังการหดตัวของรูม่านตาและการปรากฏตัวของปฏิกิริยาแสงการเพิ่มขึ้นของความดันโลหิตและการปรากฏตัวของการเคลื่อนไหวของระบบทางเดินหายใจส่วนบุคคลในผู้ป่วย
เนื่องจากการวางตำแหน่งมือของผู้ช่วยชีวิตไม่ถูกต้องและความพยายามมากเกินไป ภาวะแทรกซ้อนของการช่วยชีวิตหัวใจและปอดอาจเกิดขึ้นได้: กระดูกซี่โครงและกระดูกอกหัก, ความเสียหายต่ออวัยวะภายใน การนวดหัวใจโดยตรงเป็นการนวดหัวใจเพื่อบีบรัดหัวใจและกระดูกซี่โครงหักหลายซี่
การช่วยฟื้นคืนชีพแบบเฉพาะทางประกอบด้วยเทคนิคการใช้เครื่องช่วยหายใจที่เพียงพอมากขึ้น ตลอดจนการให้ยาทางหลอดเลือดดำหรือในท่อลม เมื่อฉีดยาเข้าทางช่องลม ปริมาณยาควรสูงกว่าในผู้ใหญ่ 2 เท่า และในทารกมากกว่า 5 เท่า เมื่อฉีดทางหลอดเลือดดำ ปัจจุบันยังไม่มีการให้ยาในช่องท้อง
เงื่อนไขความสำเร็จของการช่วยชีวิตหัวใจและปอดในเด็กคือการปล่อยทางเดินหายใจ การช่วยหายใจ และการจัดหาออกซิเจน สาเหตุที่พบบ่อยที่สุดของภาวะระบบไหลเวียนโลหิตในเด็กคือภาวะขาดออกซิเจน ดังนั้นในระหว่างการทำ CPR ออกซิเจน 100% จะถูกส่งผ่านหน้ากากหรือท่อช่วยหายใจ วี.เอ. มิเคลสัน และคณะ (2001) เสริมกฎ “ABC” โดย R. Safar ด้วยตัวอักษรอีก 3 ตัว: D (Drag) - ยา, E (ECG) - การควบคุมคลื่นไฟฟ้าหัวใจ, F (ภาวะ Fibrillation) - การช็อกไฟฟ้าเป็นวิธีการรักษาภาวะหัวใจเต้นผิดจังหวะ การช่วยชีวิตหัวใจและปอดสมัยใหม่ในเด็กนั้นคิดไม่ถึงหากไม่มีส่วนประกอบเหล่านี้อย่างไรก็ตามอัลกอริทึมสำหรับการใช้งานขึ้นอยู่กับประเภทของความผิดปกติของหัวใจ
สำหรับ asystole จะใช้ยาต่อไปนี้ทางหลอดเลือดดำหรือในหลอดลม:
- อะดรีนาลีน (สารละลาย 0.1%); เข็มที่ 1 - 0.01 มล./กก. ปริมาณครั้งต่อไป - 0.1 มล./กก. (ทุก 3-5 นาทีจนกว่าจะได้ผล) เมื่อฉีดเข้าทางช่องลมปริมาณจะเพิ่มขึ้น
- atropine (ใน asystole ไม่ได้ผล) มักจะให้ยาหลังจากอะดรีนาลีน และต้องแน่ใจว่ามีการระบายอากาศเพียงพอ (0.02 มล./กก. ของสารละลาย 0.1%); ทำซ้ำไม่เกิน 2 ครั้งในขนาดเดียวกันหลังจาก 10 นาที
- โซเดียมไบคาร์บอเนตให้เฉพาะในสภาวะของการช่วยชีวิตหัวใจและปอดเป็นเวลานานเท่านั้นและหากทราบว่าการจับกุมของระบบไหลเวียนโลหิตเกิดขึ้นกับพื้นหลังของภาวะกรดในเมตาบอลิซึมที่ไม่ได้รับการชดเชย ขนาดปกติคือ 1 มล. ของสารละลาย 8.4% สามารถให้ยาได้อีกครั้งภายใต้การดูแลของ CBS เท่านั้น
- โดปามีน (โดปามีน, โดปามิน) ใช้หลังจากการฟื้นฟูการทำงานของหัวใจกับพื้นหลังของการไหลเวียนโลหิตที่ไม่เสถียรในขนาด 5-20 ไมโครกรัม/(กก. นาที) เพื่อปรับปรุงการขับปัสสาวะ 1-2 ไมโครกรัม/(กก. นาที) เป็นเวลานาน;
- Lidocaine จะได้รับหลังจากการฟื้นฟูการทำงานของหัวใจ โดยให้ยาลูกกลอนในขนาด 1.0-1.5 มก./กก. ตามด้วยการให้ยาในขนาด 1-3 มก./กก.-ชม. หลังการช่วยชีวิต โดยมีกระเป๋าหน้าท้องเต้นเร็ว 1-3 มก./กก.-ชม.) -50 mcg/(กก.-นาที)
การช็อกไฟฟ้าจะดำเนินการกับพื้นหลังของภาวะหัวใจเต้นผิดจังหวะหรือกระเป๋าหน้าท้องเต้นเร็วในกรณีที่ไม่มีชีพจรในหลอดเลือดแดงคาโรติดหรือแขน พลังของการคายประจุครั้งที่ 1 คือ 2 J/kg ต่อมาคือ 4 J/kg การคายประจุ 3 ครั้งแรกสามารถทำได้ติดต่อกันโดยไม่ต้องมีการตรวจสอบด้วยเครื่องตรวจคลื่นไฟฟ้าหัวใจ หากอุปกรณ์มีสเกลที่แตกต่างกัน (โวลต์มิเตอร์) ตัวเลขที่ 1 ในทารกควรอยู่ในช่วง 500-700 V ซ้ำแล้วซ้ำอีก - 2 เท่า ในผู้ใหญ่ 2 และ 4 พันตามลำดับ V (สูงสุด 7,000 V) ประสิทธิผลของการช็อกไฟฟ้าจะเพิ่มขึ้นโดยการบริหารซ้ำของการบำบัดด้วยยาที่ซับซ้อนทั้งหมด (รวมถึงส่วนผสมโพลาไรซ์และบางครั้งแมกนีเซียมซัลเฟต, aminophylline)
สำหรับ EMD ในเด็กที่ไม่มีชีพจรในหลอดเลือดแดงคาโรติดและหลอดเลือดแดงแขน จะใช้วิธีการบำบัดแบบเข้มข้นดังต่อไปนี้:
- อะดรีนาลีนทางหลอดเลือดดำ, ในหลอดลม (หากการใส่สายสวนเป็นไปไม่ได้หลังจากพยายาม 3 ครั้งหรือภายใน 90 วินาที) เข็มที่ 1 0.01 มก./กก. เข็มต่อมา 0.1 มก./กก. การบริหารยาซ้ำทุกๆ 3-5 นาทีจนกว่าจะได้ผล (การฟื้นฟูการไหลเวียนโลหิต, ชีพจร) จากนั้นในรูปแบบของการฉีดยาในขนาด 0.1-1.0 μg/(kgmin)
- ของเหลวเพื่อเติมเต็มระบบประสาทส่วนกลาง ควรใช้สารละลายอัลบูมินหรือสตาบิซอล 5% คุณสามารถใช้รีโอโพลีกลูซินในขนาด 5-7 มล./กก. อย่างรวดเร็วแบบหยด
- อะโทรปีนในขนาด 0.02-0.03 มก./กก. การบริหารซ้ำที่เป็นไปได้หลังจาก 5-10 นาที;
- โซเดียมไบคาร์บอเนต - ปกติ 1 ครั้ง 1 มล. ของสารละลาย 8.4% ฉีดเข้าเส้นเลือดดำช้าๆ ประสิทธิผลของการแนะนำนั้นเป็นที่น่าสงสัย
- หากวิธีการรักษาที่ระบุไว้ไม่ได้ผล การเต้นของหัวใจด้วยไฟฟ้า (ภายนอก, หลอดอาหาร, เยื่อบุหัวใจ) จะดำเนินการทันที
หากในผู้ใหญ่กระเป๋าหน้าท้องอิศวรหรือภาวะมีกระเป๋าหน้าท้องเป็นรูปแบบหลักของการจับกุมการไหลเวียนโลหิตดังนั้นในเด็กเล็กจะสังเกตเห็นได้ยากมากดังนั้นการช็อกไฟฟ้าจึงแทบไม่เคยถูกนำมาใช้เลย
ในกรณีที่ความเสียหายต่อสมองนั้นลึกและกว้างขวางจนไม่สามารถฟื้นฟูการทำงานของสมองได้ รวมถึงการทำงานของก้านสมอง จะได้รับการวินิจฉัยว่าสมองตาย หลังนี้เท่ากับการตายของสิ่งมีชีวิตโดยรวม
ในปัจจุบัน ไม่มีเหตุผลทางกฎหมายในการหยุดการดูแลผู้ป่วยหนักแบบเริ่มต้นและต่อเนื่องในเด็กก่อนที่ระบบไหลเวียนโลหิตจะหยุดเต้นตามธรรมชาติ การช่วยชีวิตไม่ได้เริ่มต้นและไม่ได้ดำเนินการต่อหน้าโรคเรื้อรังและพยาธิวิทยาที่ไม่สอดคล้องกับชีวิตซึ่งถูกกำหนดล่วงหน้าโดยสภาแพทย์ตลอดจนต่อหน้าสัญญาณวัตถุประสงค์ของการเสียชีวิตทางชีวภาพ (จุดซากศพความรุนแรง มอร์ทิส) ในกรณีอื่นๆ ทั้งหมด การช่วยชีวิตหัวใจและปอดในเด็กควรเริ่มต้นในกรณีที่หัวใจหยุดเต้นกะทันหัน และดำเนินการตามกฎทั้งหมดที่อธิบายไว้ข้างต้น
ระยะเวลาการช่วยชีวิตมาตรฐานในกรณีที่ไม่มีผลควรเป็นเวลาอย่างน้อย 30 นาทีหลังจากการหยุดไหลเวียนของเลือด
ด้วยการช่วยชีวิตหัวใจและปอดในเด็กที่ประสบความสำเร็จ ผู้ป่วยอย่างน้อยครึ่งหนึ่งสามารถฟื้นฟูการทำงานของหัวใจได้พร้อมๆ กัน บางครั้งสามารถฟื้นฟูการทำงานของระบบทางเดินหายใจ (การฟื้นฟูเบื้องต้น) ได้ แต่ในอนาคต การรักษาชีวิตในผู้ป่วยจะพบได้น้อยกว่ามาก เหตุผลนี้คือความเจ็บป่วยหลังการช่วยชีวิต
ผลลัพธ์ของการฟื้นตัวส่วนใหญ่จะถูกกำหนดโดยเงื่อนไขของเลือดที่ไปเลี้ยงสมองในช่วงแรกหลังการช่วยชีวิต ในช่วง 15 นาทีแรก การไหลเวียนของเลือดอาจเกินครั้งแรก 2-3 เท่า หลังจาก 3-4 ชั่วโมงจะลดลง 30-50% ร่วมกับความต้านทานหลอดเลือดเพิ่มขึ้น 4 เท่า การเสื่อมสภาพของการไหลเวียนโลหิตซ้ำอาจเกิดขึ้น 2-4 วันหรือ 2-3 สัปดาห์หลังจากการทำ CPR บนพื้นหลังของการฟื้นฟูการทำงานของระบบประสาทส่วนกลางเกือบทั้งหมด - ดาวน์ซินโดรม posthypoxic encephalopathy ล่าช้า ในตอนท้ายของวันที่ 1 ถึงต้นวันที่ 2 หลังจากการทำ CPR อาจพบว่าปริมาณออกซิเจนในเลือดลดลงซ้ำๆ ซึ่งสัมพันธ์กับความเสียหายที่ไม่เฉพาะเจาะจงของปอด - กลุ่มอาการหายใจลำบาก (RDS) และการพัฒนาของภาวะหายใจล้มเหลวแบบแบ่งกระจาย
ภาวะแทรกซ้อนของการเจ็บป่วยหลังการช่วยชีวิต:
- ใน 2-3 วันแรกหลังการทำ CPR - อาการบวมของสมอง, ปอด, เลือดออกในเนื้อเยื่อเพิ่มขึ้น;
- 3-5 วันหลังจากการทำ CPR - ความผิดปกติของอวัยวะในเนื้อเยื่อ, การพัฒนาของความล้มเหลวของอวัยวะหลายส่วนอย่างชัดแจ้ง (MOF);
- ในภายหลัง - กระบวนการอักเสบและหนอง ในช่วงหลังการช่วยชีวิตช่วงต้น (1-2 สัปดาห์) การบำบัดอย่างเข้มข้น
- ดำเนินการกับพื้นหลังของสติบกพร่อง (ง่วงซึม, อาการมึนงง, โคม่า) ของการช่วยหายใจทางกล ภารกิจหลักในช่วงนี้คือการรักษาเสถียรภาพของการไหลเวียนโลหิตและการปกป้องสมองจากการรุกราน
การฟื้นฟูระบบประสาทส่วนกลางและคุณสมบัติทางรีโอโลยีของเลือดนั้นดำเนินการด้วยสารเจือจางเลือด (อัลบูมิน, โปรตีน, พลาสมาแห้งและเนทีฟ, ไรโอโพลีกลูซิน, สารละลายน้ำเกลือ, บ่อยครั้งเป็นส่วนผสมโพลาไรซ์ด้วยการบริหารอินซูลินในอัตรา 1 หน่วยต่อ 2- กลูโคสแห้ง 5 กรัม) ความเข้มข้นของโปรตีนในพลาสมาควรมีค่าอย่างน้อย 65 กรัม/ลิตร การแลกเปลี่ยนก๊าซที่ดีขึ้นทำได้โดยการฟื้นฟูความจุออกซิเจนของเลือด (การถ่ายเซลล์เม็ดเลือดแดง) การช่วยหายใจด้วยกลไก (โดยที่ความเข้มข้นของออกซิเจนในส่วนผสมของอากาศควรน้อยกว่า 50%) ด้วยการฟื้นฟูการหายใจที่เกิดขึ้นเองและการรักษาเสถียรภาพของการไหลเวียนโลหิตที่เชื่อถือได้ทำให้สามารถดำเนินการ HBOT ได้ในขั้นตอน 5-10 ขั้นตอนทุกวันที่ 0.5 ATI (1.5 ATA) และที่ราบสูง 30-40 นาทีภายใต้การบำบัดด้วยสารต้านอนุมูลอิสระ ( โทโคฟีรอล กรดแอสคอร์บิก ฯลฯ) การรักษาการไหลเวียนโลหิตทำได้โดยโดปามีนในปริมาณเล็กน้อย (1-3 ไมโครกรัม/กก. ต่อนาทีเป็นเวลานาน) และการบำรุงรักษาการบำบัดหัวใจ (ส่วนผสมโพลาไรซ์, พานังกิน) การทำให้การไหลเวียนของเลือดในระดับจุลภาคเป็นปกติทำได้โดยการบรรเทาอาการปวดอย่างมีประสิทธิผลสำหรับการบาดเจ็บ การปิดกั้นระบบประสาท การให้ยาต้านเกล็ดเลือด (Curantyl 2-3 มก./กก. เฮปารินสูงถึง 300 IU/กก. ต่อวัน) และยาขยายหลอดเลือด (Cavinton สูงถึง 2 มล. แบบหยดหรือ Trental 2 -5 มก./กก. ต่อวันแบบหยด, เซอร์มิออน, อะมิโนฟิลลีน, กรดนิโคตินิก, คอมพลามิน ฯลฯ)
การบำบัดด้วยยาลดความเป็นพิษจะดำเนินการ (Relanium 0.2-0.5 มก./กก., barbiturates ในขนาดอิ่มตัวสูงถึง 15 มก./กก. ในวันที่ 1, ในวันถัดไป - สูงถึง 5 มก./กก., GHB 70-150 มก./กก. หลังจากนั้น เป็นเวลา 4-6 ชั่วโมง เอนเคฟาลิน ฝิ่น) และสารต้านอนุมูลอิสระ (วิตามินอี - สารละลายน้ำมัน 50% ในขนาด 20-30 มก./กก. ฉีดเข้ากล้ามทุกวันอย่างเคร่งครัด สำหรับการฉีด 15-20 ครั้ง) เพื่อรักษาเสถียรภาพของเยื่อหุ้มเซลล์และทำให้การไหลเวียนโลหิตเป็นปกติ จะมีการจ่ายยาเพรดนิโซโลนและยา metipred ในปริมาณมาก (มากถึง 10-30 มก./กก.) ทางหลอดเลือดดำเป็นยาลูกกลอนหรือเป็นเศษส่วนในระยะเวลา 1 วัน
การป้องกันภาวะสมองบวมภายหลังภาวะขาดออกซิเจน: ภาวะอุณหภูมิกะโหลกศีรษะลดลง, การให้ยาขับปัสสาวะ, เด็กซาโซน (0.5-1.5 มก./กก. ต่อวัน), สารละลายอัลบูมิน 5-10%
ทำการแก้ไข VEO, CBS และการเผาผลาญพลังงาน การบำบัดด้วยการล้างพิษจะดำเนินการ (การบำบัดด้วยการแช่, การดูดซับเลือด, พลาสมาฟีเรซิสตามข้อบ่งชี้) เพื่อป้องกันโรคไข้สมองอักเสบที่เป็นพิษและความเสียหายต่ออวัยวะที่เป็นพิษรอง (พิษอัตโนมัติ) การปนเปื้อนในลำไส้ด้วยอะมิโนไกลโคไซด์ การรักษาด้วยยากันชักและยาลดไข้อย่างทันท่วงทีและมีประสิทธิภาพในเด็กเล็กจะช่วยป้องกันการเกิดโรคสมองจากภาวะขาดออกซิเจนหลังเกิดภาวะขาดออกซิเจน
การป้องกันและรักษาแผลกดทับ (การรักษาด้วยน้ำมันการบูร, คิวริโอซินในบริเวณที่มีจุลภาคบกพร่อง), การติดเชื้อในโรงพยาบาล (asepsis) เป็นสิ่งจำเป็น
หากผู้ป่วยฟื้นตัวอย่างรวดเร็วจากภาวะวิกฤติ (ภายใน 1-2 ชั่วโมง) ควรปรับความซับซ้อนของการรักษาและระยะเวลาขึ้นอยู่กับอาการทางคลินิกและการเจ็บป่วยหลังการช่วยชีวิต
การรักษาในระยะหลังการช่วยชีวิตช่วงปลาย
การบำบัดในช่วงปลาย (กึ่งเฉียบพลัน) หลังการช่วยชีวิตจะดำเนินการเป็นเวลานาน - เดือนและปี เป้าหมายหลักคือการฟื้นฟูการทำงานของสมอง การรักษาจะดำเนินการร่วมกับนักประสาทวิทยา
- การบริหารยาที่ลดกระบวนการเผาผลาญในสมองลดลง
- กำหนดยาที่กระตุ้นการเผาผลาญ: ไซโตโครมซี 0.25% (10-50 มล. ต่อวันสารละลาย 0.25% ในขนาด 4-6 ขึ้นอยู่กับอายุ), Actovegin, solcoseryl (0.4-2.00 หยดทางหลอดเลือดดำสำหรับสารละลายน้ำตาลกลูโคส 5% เป็นเวลา 6 ชั่วโมง) piracetam (10-50 มล./วัน), Cerebrolysin (มากถึง 5-15 มล./วัน) สำหรับเด็กโตทางหลอดเลือดดำในระหว่างวัน ต่อจากนั้นจะมีการสั่งยา encephalol, acephen และ nootropil เป็นเวลานาน
- หลังจากทำ CPR 2-3 สัปดาห์ จะมีการระบุหลักสูตรการบำบัดด้วย HBO (หลักหรือซ้ำ)
- การแนะนำสารต้านอนุมูลอิสระและสารแยกส่วนยังคงดำเนินต่อไป
- วิตามินบี, ซี, วิตามินรวม
- ยาต้านเชื้อรา (Diflucan, Ancotil, Candizol) ผลิตภัณฑ์ทางชีวภาพ การยุติการรักษาด้วยยาต้านเชื้อแบคทีเรียหากระบุไว้
- ความคงตัวของเมมเบรน กายภาพบำบัด กายภาพบำบัด (กายภาพบำบัด) และการนวดตามข้อบ่งชี้
- การบำบัดเพื่อการฟื้นฟูทั่วไป: วิตามิน, ATP, ครีเอทีนฟอสเฟต, สารกระตุ้นทางชีวภาพ, สารปรับตัวในหลักสูตรระยะยาว
ความแตกต่างที่สำคัญระหว่างการช่วยฟื้นคืนชีพในเด็กและผู้ใหญ่
เงื่อนไขก่อนการหยุดไหลเวียนโลหิต
หัวใจเต้นช้าในเด็กที่มีความผิดปกติของระบบทางเดินหายใจเป็นสัญญาณของการหยุดไหลเวียนของโลหิต ทารกแรกเกิด ทารก และเด็กเล็กจะมีอาการหัวใจเต้นช้าเพื่อตอบสนองต่อภาวะขาดออกซิเจน ในขณะที่เด็กโตจะมีอาการหัวใจเต้นเร็วในระยะแรก ในทารกแรกเกิดและเด็กที่มีอัตราการเต้นของหัวใจน้อยกว่า 60 ครั้งต่อนาทีและสัญญาณของการไหลเวียนของอวัยวะต่ำในกรณีที่ไม่มีการปรับปรุงหลังจากเริ่มการหายใจเทียม ควรทำการนวดหัวใจแบบปิด
หลังจากได้รับออกซิเจนและการระบายอากาศเพียงพอแล้ว อะดรีนาลีนคือยาที่เลือกใช้
จะต้องวัดความดันโลหิตด้วยผ้าพันแขนที่มีขนาดถูกต้อง การวัดความดันโลหิตแบบรุกรานจะระบุเฉพาะในกรณีที่เด็กมีอาการรุนแรงมากเท่านั้น
เนื่องจากความดันโลหิตขึ้นอยู่กับอายุ จึงจำได้ง่ายถึงขีดจำกัดล่างของค่าปกติดังนี้ น้อยกว่า 1 เดือน - 60 มม. ปรอท ศิลปะ.; 1 เดือน - 1 ปี - 70 มม. ปรอท ศิลปะ.; มากกว่า 1 ปี - 70 + 2 x อายุในปี สิ่งสำคัญคือต้องทราบว่าเด็กสามารถรักษาแรงกดดันได้เป็นเวลานานเนื่องจากกลไกการชดเชยที่ทรงพลัง (อัตราการเต้นของหัวใจเพิ่มขึ้นและความต้านทานต่อหลอดเลือดส่วนปลาย) อย่างไรก็ตาม ความดันเลือดต่ำจะตามมาอย่างรวดเร็วด้วยภาวะหัวใจหยุดเต้นและระบบหายใจ ดังนั้นก่อนที่จะเกิดความดันเลือดต่ำความพยายามทั้งหมดควรมุ่งเป้าไปที่การรักษาอาการช็อก (อาการซึ่งรวมถึงอัตราการเต้นของหัวใจที่เพิ่มขึ้น, แขนขาที่เย็น, การเติมของเส้นเลือดฝอยมากกว่า 2 วินาที, ชีพจรต่อพ่วงที่อ่อนแอ)
อุปกรณ์และสภาพภายนอก
ขนาดอุปกรณ์ ปริมาณยา และพารามิเตอร์การทำ CPR ขึ้นอยู่กับอายุและน้ำหนักตัว เมื่อเลือกขนาดยา ควรปัดเศษอายุของเด็กลง เช่น เมื่ออายุ 2 ปี ให้กำหนดขนาดยาสำหรับอายุ 2 ปี
ในทารกแรกเกิดและเด็ก การถ่ายเทความร้อนจะเพิ่มขึ้นเนื่องจากพื้นที่ผิวของร่างกายมีขนาดใหญ่ขึ้นเมื่อเทียบกับน้ำหนักตัวและมีไขมันใต้ผิวหนังจำนวนเล็กน้อย อุณหภูมิโดยรอบระหว่างและหลังการช่วยชีวิตหัวใจและปอดควรคงที่ โดยอยู่ระหว่าง 36.5 °C ในทารกแรกเกิด จนถึง 35 °C ในเด็ก เมื่ออุณหภูมิของร่างกายเป็นปกติต่ำกว่า 35 "C การทำ CPR จะกลายเป็นปัญหา (ตรงกันข้ามกับผลประโยชน์ของภาวะอุณหภูมิร่างกายต่ำกว่าปกติในช่วงหลังการช่วยชีวิต)
สายการบิน
เด็กมีลักษณะโครงสร้างของระบบทางเดินหายใจส่วนบน ขนาดของลิ้นที่สัมพันธ์กับช่องปากนั้นใหญ่อย่างไม่เป็นสัดส่วน กล่องเสียงอยู่ในตำแหน่งที่สูงขึ้นและโน้มไปข้างหน้ามากขึ้น ฝาปิดกล่องเสียงมีความยาว ส่วนที่แคบที่สุดของหลอดลมอยู่ใต้สายเสียงที่ระดับกระดูกอ่อนไครคอยด์ ทำให้สามารถใช้สายยางได้โดยไม่ต้องมีผ้าพันแขน ใบมีดตรงของกล่องเสียงช่วยให้มองเห็นสายเสียงได้ดีขึ้น เนื่องจากกล่องเสียงตั้งอยู่บริเวณหน้าท้องมากกว่า และฝาปิดกล่องเสียงนั้นเคลื่อนที่ได้ดีมาก
การรบกวนจังหวะ
สำหรับ asystole ไม่ได้ใช้ atropine และการกระตุ้นจังหวะเทียม
VF และ VT ที่มีการไหลเวียนโลหิตไม่เสถียรเกิดขึ้นใน 15-20% ของกรณีที่ระบบไหลเวียนโลหิตหยุดเต้น ไม่ได้กำหนดวาโซเพรสซิน เมื่อใช้ cardioversion แรงกระแทกควรอยู่ที่ 2-4 J/kg สำหรับเครื่องกระตุ้นหัวใจแบบเฟสเดียว ขอแนะนำให้เริ่มต้นด้วย 2 J/kg และเพิ่มขึ้นตามความจำเป็นจนถึงสูงสุด 4 J/kg สำหรับการช็อกครั้งที่สาม
สถิติแสดงให้เห็นว่าการช่วยชีวิตหัวใจและปอดในเด็กช่วยให้ผู้ป่วยหรือผู้ประสบอุบัติเหตุอย่างน้อย 1% สามารถกลับมามีชีวิตที่สมบูรณ์ได้
การช่วยชีวิตหมายถึงการฟื้นฟูการทำงานที่สำคัญในกรณีที่หัวใจหยุดเต้นและระบบทางเดินหายใจโดยสมบูรณ์ เมื่อผู้ป่วยอยู่ในสภาวะสุดท้าย (การเสียชีวิตทางคลินิก ภาวะ preagonal และ atonal) การกลับมาทำกิจกรรมของหัวใจและการหายใจอีกครั้งไม่ได้หมายถึงการฟื้นฟูครั้งสุดท้าย ที่ยากกว่านั้นคือการรักษาเพิ่มเติมที่มีจุดมุ่งหมายเพื่อฟื้นฟูการทำงานของร่างกายทั้งหมดโดยส่วนใหญ่เป็นระบบประสาทส่วนกลาง
แพทย์ เจ้าหน้าที่พยาบาล และตัวแทนวิชาชีพอื่น ๆ ทุกคนควรรู้วิธีง่ายๆ ในการฟื้นฟูกิจกรรมการเต้นของหัวใจและการหายใจ สิ่งนี้อธิบายได้จากข้อเท็จจริงที่ว่าเซลล์ของเปลือกสมองตายโดยไม่มีออกซิเจนภายใต้สภาวะปกติหลังจากผ่านไป 3-5 นาที ในทางปฏิบัติ การรับรองกิจกรรมที่สำคัญของเซลล์สมองระหว่างภาวะหัวใจหยุดเต้นและระบบทางเดินหายใจนั้นเป็นไปได้ด้วยความช่วยเหลือของการบำรุงรักษาระบบช่วยหายใจในปอดและการทำงานของหัวใจโดยเทียม ดังนั้นวิธีที่ง่ายที่สุดในการฟื้นฟูกิจกรรมการเต้นของหัวใจและการหายใจควรเริ่มต้นโดยผู้ที่อยู่ใกล้เด็กที่ได้รับบาดเจ็บเป็นคนแรก หากไม่ได้จัดให้มีการบำรุงรักษาระบบช่วยหายใจในปอดและการทำงานของหัวใจภายในไม่กี่นาทีถัดไปหลังจากภาวะหัวใจหยุดเต้นและระบบทางเดินหายใจ มาตรการเพิ่มเติมใดๆ จะไม่มีประโยชน์ ด้านล่างนี้เป็นวิธีการหลักในการรักษาการระบายอากาศและการแลกเปลี่ยนก๊าซซึ่งใช้ในสภาวะใด ๆ ระหว่างการหยุดหายใจและการไหลเวียนโลหิต กุมารแพทย์ไม่เพียงต้องเชี่ยวชาญวิธีการเหล่านี้เท่านั้น แต่ยังต้องฝึกอบรมเจ้าหน้าที่ทุกคนของสถาบันในเรื่องพื้นฐานของการช่วยชีวิตและสร้าง ระบบการดำเนินการมาตรการช่วยชีวิต
การระบายอากาศแบบประดิษฐ์- วิธีการช่วยหายใจเทียมที่มีประสิทธิผลมากที่สุดคือวิธีการฉีดอากาศและออกซิเจนเข้าไปในทางเดินหายใจของผู้ป่วย การหายใจเข้าสามารถทำได้แบบปากต่อปาก ปากต่อจมูก โดยใช้ถุงช่วยหายใจแบบพิเศษ ผ่านหน้ากากดมยาสลบ และท่อช่วยหายใจ
ก - เป่าลมเข้าปาก b - การหายใจออกของผู้ป่วย
ก่อนที่จะเริ่มการช่วยหายใจเทียม จำเป็นต้องล้างสิ่งแปลกปลอม ของเหลว และเมือกในทางเดินหายใจของเด็ก ในการทำเช่นนี้คุณสามารถยกทารกแรกเกิดหรือทารกด้วยขาแล้วเอานิ้วของคุณออกจากปาก เด็กเล็กวางท้องไว้ที่ต้นขาของผู้ให้ความช่วยเหลือ โดยคว่ำหน้าลง ช่องปากในเด็กโตจะว่างเปล่าในลักษณะเดียวกันหรือด้วยมือ การดำเนินการเพิ่มเติมของผู้ทำการช่วยหายใจแบบเทียมมีคำสั่งบางประการ:
1) วางเด็กไว้บนหลัง วางเบาะเล็ก ๆ ไว้ใต้ไหล่ และยืดศีรษะออกอย่างรวดเร็ว และจับกรามล่างไว้ ผู้ฟื้นคืนชีพหายใจเข้าลึกๆ แล้วเป่าลมที่หายใจออกอย่างรวดเร็วเข้าไปในปากของเด็ก พร้อมทั้งบีบรูจมูกของเด็ก
2) เมื่อหายใจออก ศีรษะของเด็กจะอยู่ในท่าที่ยื่นออกไปอย่างรวดเร็ว โดยดึงกรามล่างออกมาเพื่อให้ฟันบนและฟันล่างสัมผัสกัน การหายใจออกจะคงอยู่นานเป็นสองเท่าของการหายใจเข้า
ในการหายใจหนึ่งครั้ง เด็กจะต้องหายใจเข้าให้มีปริมาตรประมาณ 1.5 เท่าของปริมาตรน้ำขึ้นน้ำลง ทำการฉีด 20-28 ครั้งต่อนาที เมื่อใช้ถุงช่วยหายใจหรือเครื่องดมยาสลบ หลักการช่วยหายใจเทียมยังคงเหมือนเดิม
การเคลื่อนไหวเป็นจังหวะของหน้าอกและกะบังลมบ่งบอกว่าอากาศที่พัดเข้าสู่ปอด
การฟื้นฟูและบำรุงรักษากิจกรรมการเต้นของหัวใจโดยประดิษฐ์ เมื่อหยุดการทำงานของหัวใจโดยสมบูรณ์ ยกเว้นผลกระทบโดยตรงต่อหัวใจ มาตรการอื่นใด (การฉีดเลือดในหลอดเลือดแดง การใช้ยา) จะไม่มีผลกระทบ
การนวดหัวใจทางอ้อม (โครงการ)
เอ - หัวใจไม่บีบตัวและเต็มไปด้วยเลือด (diastole)
b - หัวใจถูกบีบอัดระหว่างกระดูกอกและกระดูกสันหลัง, เลือดถูกดันเข้าไปในหลอดเลือด (systole)
ภาวะหัวใจหยุดเต้นได้รับการวินิจฉัยว่าไม่มีความดันโลหิต, ชีพจรและเสียงหัวใจ, ผิวสีซีดและการขยายรูม่านตาอย่างรุนแรงในระหว่างการผ่าตัด, เลือดออกจากหลอดเลือดจะหยุดลง
ในกรณีส่วนใหญ่ การฟื้นฟูกิจกรรมการเต้นของหัวใจจะเริ่มต้นด้วยการกดหน้าอก หลักการนวดนี้คือการบีบอัดหัวใจเป็นระยะระหว่างกระดูกสันอกและกระดูกสันหลัง ในขณะที่กดทับ เลือดจะถูกดันเข้าไปในหลอดเลือด และในขณะที่หัวใจไม่ถูกบีบอัด หัวใจก็จะเต็มไปด้วยเลือด
เทคนิคการนวดหัวใจโดยอ้อมคือการวางเด็กหงายบนฐานที่มั่นคง (โต๊ะ เตียงพร้อมกระดานไม้ พื้น) ยกขาขึ้นดีกว่า จากนั้นกดบริเวณส่วนล่างที่สามของกระดูกสันอกแรงๆ ด้วยความถี่ 90-100 ครั้งต่อ 1 นาที ความกว้างของการเคลื่อนไหวของกระดูกสันอกควรอยู่ที่ 3-4 ซม. ในทารกแรกเกิดให้ใช้แรงกดบนฝ่ามือและในเด็กอายุมากกว่า 8-9 ปี - ด้วยสองฝ่ามือที่ยกนิ้วขึ้น
ในระหว่างการนวดทางอ้อม จนกระทั่งเกิดการหดตัวของหัวใจโดยอิสระ การบีบหลอดเลือดเอออร์ตาในช่องท้องจะมีประโยชน์ โดยใช้กำปั้นกดที่บริเวณสะดือ ซึ่งจะช่วยลดปริมาณการไหลเวียนของเลือดและเพิ่มปริมาณเลือดไปยังสมอง
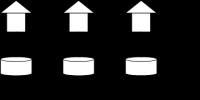
การนวดหัวใจทางอ้อมในทารกแรกเกิด เด็กทารก และเด็กโต
ซ้าย: การนวดหัวใจทางอ้อมในทารกแรกเกิดและทารก
ขวา: การนวดหัวใจทางอ้อมในเด็กโต
หากภายใน 1.5-2 นาทีของการนวดโดยอ้อมไม่มีการเต้นเป็นจังหวะบนหลอดเลือดแดงคาโรติด คุณควรทำการนวดหัวใจโดยตรง หน้าอกเปิดไปตามช่องว่างระหว่างซี่โครงด้านซ้ายที่สี่หรือห้าจากแนวกลางซอกใบถึงกระดูกสันอก เยื่อหุ้มหัวใจก็มักจะเปิดออกเช่นกัน หัวใจห้องล่างถูกบีบอัดด้วยมือเดียวหรือสองมือด้วยความถี่สูงถึง 100 ครั้งต่อ 1 นาที ระยะเวลาในการกดคือ 0.3 วินาที หากภาวะหัวใจหยุดเต้นเกิดขึ้นในระหว่างการผ่าตัดช่องท้อง การนวดหัวใจสามารถทำได้ผ่านทางไดอะแฟรม โดยกดหัวใจไปที่กระดูกสันอก การบำบัดด้วยยาและการช็อกไฟฟ้า การบำบัดด้วยยาจะดำเนินการหลังจากเริ่มนวดหัวใจและการช่วยหายใจเท่านั้น
1. หากกิจกรรมการเต้นของหัวใจไม่ได้รับการฟื้นฟู 1-2 นาทีหลังจากเริ่มการนวด ให้ฉีดสารละลายอะดรีนาลีน 0.1% 0.1-0.2 มก. (ควรเจือจางเป็น 1-2 มล.) ทางหลอดเลือดดำ อะดรีนาลีนโดยเฉพาะในเด็กเล็กที่มีเส้นเลือดไม่ชัดเจน สามารถฉีดผ่านทางท่อช่วยหายใจได้ ในการทำเช่นนี้ต้องเพิ่มปริมาตรของยาที่ให้ไว้ 3-4 เท่า สารละลายโซเดียมไบคาร์บอเนต 4% เพื่อแก้ไขภาวะกรดในเมตาบอลิซึมที่เด่นชัดจะได้รับการบริหารทางหลอดเลือดดำเฉพาะในกรณีที่เกิดการเต้นของหัวใจแล้วและหากวิธีอื่นในการรักษาภาวะความเป็นกรด (การฉีดของเหลว, การอุ่นผู้ป่วย) ไม่มีผลใดๆ
2. ในกรณีที่หัวใจหยุดเต้นเนื่องจากมีเลือดออก จำเป็นต้องให้เลือดและสารทดแทนเลือดทางหลอดเลือดดำภายใต้ความดันควบคู่ไปกับการให้อะดรีนาลีน
ในกรณีของภาวะหัวใจเต้นผิดจังหวะ จะมีการช็อกไฟฟ้า ภาวะ fibrillation หนึ่งในภาวะแทรกซ้อนที่อันตรายที่สุดของการนวดสามารถเกิดขึ้นได้โดยอิสระจากสาเหตุเดียวกับภาวะหัวใจหยุดเต้น ภาวะภาวะหัวใจเต้นรัวได้รับการวินิจฉัยโดยใช้สัญญาณเดียวกันกับภาวะหัวใจหยุดเต้น แต่จะเห็นเส้นโค้งเฉพาะบน ECG เมื่อเปิดช่องเยื่อหุ้มปอดจะสังเกตการกระตุกของกลุ่มกล้ามเนื้อหัวใจแต่ละกลุ่ม การรักษาภาวะ fibrillation ที่มีประสิทธิภาพมากที่สุดคือการช็อกไฟฟ้าโดยใช้เครื่องกระตุ้นหัวใจแบบพิเศษซึ่งสามารถทำได้หลายครั้ง หลังจากที่ภาวะหยุดเต้นแล้ว ควรนวดหัวใจต่อไป แทนที่จะใช้การกระตุ้นหัวใจด้วยไฟฟ้า สามารถใช้ lidocaine ทางหลอดเลือดดำในขนาด 0.5-1 มิลลิลิตรต่อน้ำหนักตัว 1 กิโลกรัม
ประสิทธิภาพของการช่วยชีวิตนั้นพิจารณาจากการปรากฏตัวของการเต้นเป็นจังหวะในหลอดเลือดส่วนปลาย, การลดลงของสีซีดและตัวเขียว, การหดตัวของรูม่านตาและการปรากฏตัวของการสะท้อนของกระจกตา, การฟื้นฟูสติและการหายใจตามธรรมชาติ
ดำเนินการช่วยชีวิตหัวใจและปอด มีวิธีแยกสำหรับการฟื้นฟูการหายใจและการทำงานของหัวใจไว้ข้างต้น ในกรณีที่หัวใจหยุดเต้นและระบบหายใจ ให้ทำการช่วยหายใจและการนวดหัวใจพร้อมกันตามลำดับต่อไปนี้:
1) การปล่อยทางเดินหายใจอย่างรวดเร็ว
2) การฉีดอากาศหรือออกซิเจน 2-3 ครั้งเข้าไปในปอดของผู้ป่วย
3) แรงกดดัน 4-5 ครั้งบนกระดูกสันอก; 4) ต่อมา - สลับ 1 ลมหายใจด้วยความกดดัน 4-5 ครั้ง เมื่อสูดดมอย่ากดทับกระดูกสันอก หากการช่วยชีวิตทำได้โดยบุคคลหนึ่งคน ทุกๆ 2 ลมหายใจ จะมีการกดหน้าอก 15-18 ครั้ง มาตรการช่วยชีวิตจะหยุดทุกๆ 2 นาทีเป็นเวลาสองสามวินาทีเพื่อตรวจสอบประสิทธิภาพ เมื่อทำการช่วยชีวิตจะมีการเรียกผู้เชี่ยวชาญหรือเด็กถูกส่งไปยังสถาบันพิเศษและทำการช่วยชีวิตต่อไปในระหว่างการขนส่ง
กุญแจสู่ความสำเร็จของการช่วยชีวิตคือการจัดฝึกอบรมบุคลากรทางการแพทย์อย่างเป็นระบบ เพียงเท่านี้ก็สามารถรับประกันการช่วยชีวิตได้ทันท่วงทีและมีประสิทธิภาพ
การนวดหัวใจ: ประเภท, ข้อบ่งชี้, ปิด (ทางอ้อม) ด้วยการช่วยหายใจ, กฎ
มันมักจะเกิดขึ้นที่คนที่สัญจรไปมาบนถนนโดยบังเอิญอาจต้องการความช่วยเหลือซึ่งชีวิตของเขาขึ้นอยู่กับ ในการนี้บุคคลใดแม้จะไม่มีการศึกษาด้านการแพทย์ก็ต้องรู้และสามารถอย่างถูกต้องและมีความสามารถและที่สำคัญที่สุดคือต้องให้ความช่วยเหลือแก่ผู้ประสบภัยทันที
นั่นคือเหตุผลที่การฝึกอบรมวิธีการทำกิจกรรมต่างๆ เช่น การนวดหัวใจทางอ้อมและการหายใจเทียมเริ่มต้นที่โรงเรียนระหว่างบทเรียนเรื่องความปลอดภัยในชีวิต
การนวดหัวใจเป็นผลเชิงกลต่อกล้ามเนื้อหัวใจ เพื่อรักษาการไหลเวียนของเลือดผ่านหลอดเลือดขนาดใหญ่ของร่างกายในเวลาที่หัวใจหยุดเต้นอันเนื่องมาจากโรคบางชนิด
การนวดหัวใจอาจเป็นทางตรงหรือทางอ้อม:
- นวดโดยตรงดำเนินการเฉพาะในห้องผ่าตัดระหว่างการผ่าตัดหัวใจโดยเปิดช่องอกและดำเนินการโดยการบีบมือของศัลยแพทย์
- เทคนิคการดำเนินการ การนวดหัวใจทางอ้อม (ปิด, ภายนอก)ใครๆ ก็สามารถเชี่ยวชาญมันได้ และมันจะถูกดำเนินการ ร่วมกับเครื่องช่วยหายใจ. (T.n.z.).
อย่างไรก็ตามตามกฎหมายปัจจุบันของสหพันธรัฐรัสเซียบุคคลที่ให้การดูแลฉุกเฉิน (ต่อไปนี้จะเรียกว่าผู้ช่วยชีวิต) มีสิทธิ์ที่จะไม่ทำการช่วยหายใจโดยใช้วิธีปากต่อปากหรือวิธีปากต่อจมูกในกรณีที่ มีภัยคุกคามโดยตรงหรือซ่อนเร้นต่อสุขภาพของเขา ตัวอย่างเช่น ในกรณีที่เหยื่อมีเลือดบนใบหน้าและริมฝีปาก ผู้ช่วยชีวิตอาจไม่สัมผัสเขาด้วยริมฝีปาก เนื่องจากผู้ป่วยอาจติดเชื้อ HIV หรือไวรัสตับอักเสบ ตัวอย่างเช่น ผู้ป่วยต่อต้านสังคมอาจกลายเป็นผู้ป่วยวัณโรค เนื่องจากเป็นไปไม่ได้ที่จะคาดการณ์การปรากฏตัวของการติดเชื้อที่เป็นอันตรายในผู้ป่วยที่หมดสติโดยเฉพาะ เครื่องช่วยหายใจอาจไม่สามารถทำได้จนกว่าจะได้รับความช่วยเหลือทางการแพทย์ฉุกเฉิน และให้ความช่วยเหลือผู้ป่วยที่มีภาวะหัวใจหยุดเต้นโดยการกดหน้าอก บางครั้งในหลักสูตรเฉพาะทางจะสอนว่าหากผู้ช่วยชีวิตมีถุงพลาสติกหรือผ้าเช็ดปากก็สามารถใช้ได้ แต่ในทางปฏิบัติเราสามารถพูดได้ว่าทั้งถุง (ที่มีรูสำหรับปากของเหยื่อ) หรือผ้าเช็ดปากหรือหน้ากากอนามัยแบบใช้แล้วทิ้งที่ซื้อจากร้านขายยาไม่สามารถป้องกันการคุกคามที่แท้จริงของการแพร่เชื้อได้เนื่องจากการสัมผัสกับเยื่อเมือกผ่าน ถุงหรือเครื่องช่วยหายใจที่เปียก (จากการหายใจ) หน้ากากยังคงเกิดขึ้น การสัมผัสของเยื่อเมือกเป็นช่องทางโดยตรงในการแพร่เชื้อไวรัส ดังนั้นไม่ว่าผู้ช่วยชีวิตต้องการช่วยชีวิตผู้อื่นมากแค่ไหนก็ไม่ควรลืมเรื่องความปลอดภัยของตนเองในขณะนี้
หลังจากที่แพทย์มาถึงที่เกิดเหตุ การช่วยหายใจในปอดเทียม (ALV) จะเริ่มขึ้น แต่ต้องใช้ท่อช่วยหายใจและถุง Ambu
อัลกอริทึมสำหรับการนวดหัวใจภายนอก

แล้วต้องทำอย่างไรก่อนที่รถพยาบาลจะมาถึงหากพบเห็นคนหมดสติ?
ประการแรก อย่าตื่นตระหนกและพยายามประเมินสถานการณ์ให้ถูกต้อง หากมีคนล้มลงต่อหน้าคุณ ได้รับบาดเจ็บ หรือถูกดึงขึ้นจากน้ำ ฯลฯ ควรมีการประเมินความจำเป็นในการแทรกแซง เนื่องจาก การนวดหัวใจทางอ้อมจะมีผลในช่วง 3-10 นาทีแรก นับตั้งแต่เริ่มมีอาการหัวใจหยุดเต้นและหายใจหากบุคคลไม่ได้หายใจเป็นเวลานาน (มากกว่า 10-15 นาที) ตามข้อมูลของผู้คนใกล้เคียง การช่วยชีวิตสามารถทำได้ แต่ส่วนใหญ่แล้วจะไม่ได้ผล นอกจากนี้ จำเป็นต้องประเมินสถานการณ์ที่คุกคามต่อตัวคุณเป็นการส่วนตัว ตัวอย่างเช่น คุณไม่สามารถให้ความช่วยเหลือบนทางหลวงที่พลุกพล่าน ใต้คานที่ตกลงมา ใกล้กองไฟขณะเกิดเพลิงไหม้ ฯลฯ ที่นี่คุณจะต้องเคลื่อนย้ายผู้ป่วยไปยังสถานที่ที่ปลอดภัยกว่า หรือเรียกรถพยาบาลแล้วรอ แน่นอนว่าตัวเลือกแรกนั้นเหมาะกว่า เนื่องจากนาทีจะมีความหมายต่อชีวิตของคนอื่น ข้อยกเว้นสำหรับเหยื่อที่สงสัยว่าได้รับบาดเจ็บที่กระดูกสันหลัง (อาการบาดเจ็บของนักประดาน้ำ อุบัติเหตุทางรถยนต์ การตกจากที่สูง) ห้ามมิให้พกพาพวกเขาโดยไม่มีเปลหามพิเศษโดยเด็ดขาด อย่างไรก็ตาม เมื่อการช่วยชีวิตตกอยู่ในความเสี่ยง กฎนี้สามารถ ละเลย เป็นไปไม่ได้ที่จะอธิบายทุกสถานการณ์ ดังนั้นในทางปฏิบัติคุณต้องดำเนินการแตกต่างออกไปในแต่ละครั้ง
หลังจากเห็นคนหมดสติควรตะโกนใส่เขาดังๆ ตบแก้มเขาเบาๆ โดยทั่วไปเพื่อดึงดูดความสนใจของเขา หากไม่มีปฏิกิริยาใด ๆ เราจะวางผู้ป่วยไว้บนหลังของเขาบนพื้นเรียบและแข็ง (บนพื้น พื้น ในโรงพยาบาล เราจะลดเก้าอี้นอนลงบนพื้นหรือเคลื่อนย้ายผู้ป่วยลงพื้น)
หมายเหตุ! เครื่องช่วยหายใจและการนวดหัวใจไม่เคยทำบนเตียง ประสิทธิภาพของมันจะใกล้เคียงกับศูนย์อย่างเห็นได้ชัด
ต่อไปเราจะตรวจสอบการหายใจของผู้ป่วยที่นอนหงายโดยเน้นที่กฎสาม "ป" - “ดู-ฟัง-รู้สึก”ในการทำเช่นนี้คุณควรกดหน้าผากของผู้ป่วยด้วยมือข้างหนึ่ง “ยก” กรามล่างขึ้นด้านบนด้วยนิ้วมืออีกข้างแล้วนำหูเข้ามาใกล้ปากของผู้ป่วยมากขึ้น เรามองที่หน้าอก ฟังเสียงหายใจ และสัมผัสอากาศที่หายใจออกด้วยผิวหนังของเรา หากไม่เป็นเช่นนั้นเรามาเริ่มกันเลย

หลังจากที่คุณได้ตัดสินใจที่จะทำการช่วยชีวิตหัวใจและปอดแล้ว คุณต้องโทรหาบุคคลหนึ่งหรือสองคนจากสิ่งแวดล้อมมาหาคุณ ไม่ว่าในกรณีใด เราจะไม่เรียกรถพยาบาลด้วยตัวเอง - เราจะไม่เสียเวลาอันมีค่าไปโดยเปล่าประโยชน์ เราออกคำสั่งให้คนคนหนึ่งโทรหาหมอ

หลังจากที่มองเห็น (หรือโดยการสัมผัสด้วยนิ้วของคุณ) การแบ่งกระดูกอกโดยประมาณออกเป็นสามในสามเราจะพบเส้นแบ่งระหว่างตรงกลางและด้านล่าง ตามคำแนะนำสำหรับการช่วยฟื้นคืนชีพที่ซับซ้อนควรชกบริเวณนี้ด้วยหมัด (การชกก่อนหัวใจ) ซึ่งเป็นเทคนิคที่แพทย์ผู้เชี่ยวชาญนำมาใช้ในระยะแรก อย่างไรก็ตามคนธรรมดาที่ไม่เคยทำการโจมตีมาก่อนอาจก่อให้เกิดอันตรายต่อผู้ป่วยได้ จากนั้น ในกรณีที่มีการดำเนินคดีในภายหลังเกี่ยวกับกระดูกซี่โครงหัก การกระทำของการไม่ใช่แพทย์อาจถือเป็นการละเมิดอำนาจ แต่ในกรณีที่การช่วยชีวิตสำเร็จและซี่โครงหัก หรือเมื่อผู้ช่วยชีวิตไม่เกินอำนาจของเขา ผลของคดีในศาล (หากมีการริเริ่ม) จะเป็นฝ่ายโปรดปรานของเขาเสมอ

เริ่มการนวดหัวใจ
จากนั้นเพื่อเริ่มการนวดหัวใจแบบปิด ผู้ช่วยชีวิตด้วยมือที่ประสานกันเริ่มทำการโยกและกดการเคลื่อนไหว (บีบอัด) ที่ส่วนล่างที่สามของกระดูกสันอกด้วยความถี่ 2 กดต่อวินาที (ซึ่งเป็นก้าวที่ค่อนข้างเร็ว)
เราพับมือของเราเข้าล็อคในขณะที่มือชั้นนำ (ขวาสำหรับคนถนัดขวา ซ้ายสำหรับคนถนัดซ้าย) พันนิ้วไว้รอบมืออีกข้าง ก่อนหน้านี้ การช่วยชีวิตทำได้โดยการเอามือวางทับกันโดยไม่ต้องจับ ประสิทธิผลของการช่วยชีวิตนั้นต่ำกว่ามาก ปัจจุบันไม่ได้ใช้เทคนิคนี้ มีเพียงมือที่ประสานกัน

ตำแหน่งมือระหว่างการนวดหัวใจ
หลังจากการกดหน้าอก 30 ครั้ง ผู้ช่วยชีวิต (หรือบุคคลที่สอง) จะหายใจออก 2 ครั้งเข้าปากของผู้ป่วย พร้อมทั้งใช้นิ้วปิดรูจมูกของเขา ในขณะที่หายใจเข้า ผู้ช่วยชีวิตควรยืดตัวขึ้นเพื่อหายใจเข้าจนสุด และในขณะที่หายใจออก ให้โน้มตัวเหนือเหยื่ออีกครั้ง การช่วยชีวิตจะดำเนินการในท่าคุกเข่าข้างเหยื่อ จำเป็นต้องทำการนวดหัวใจโดยอ้อมและการช่วยหายใจ จนกว่าการเต้นของหัวใจและการหายใจจะกลับมาทำงานต่อ หรือหากไม่เป็นเช่นนั้น จนกว่าผู้ช่วยเหลือจะมาถึงซึ่งสามารถให้เครื่องช่วยหายใจที่มีประสิทธิภาพมากขึ้นได้ หรือภายใน 30-40 นาที หลังจากเวลานี้ ไม่มีความหวังในการฟื้นฟูเปลือกสมอง เนื่องจากความตายทางชีวภาพมักเกิดขึ้น
ประสิทธิภาพที่แท้จริงของการกดหน้าอกประกอบด้วยข้อเท็จจริงดังต่อไปนี้:
จากสถิติพบว่าการช่วยชีวิตได้สำเร็จและการฟื้นฟูการทำงานที่สำคัญอย่างสมบูรณ์ใน 95% ของผู้ที่ตกเป็นเหยื่อนั้นสังเกตได้ว่าหัวใจสามารถ "เริ่มต้น" ในสามถึงสี่นาทีแรกได้หรือไม่ หากบุคคลหนึ่งไม่มีการหายใจและการเต้นของหัวใจเป็นเวลาประมาณ 10 นาที แต่การช่วยชีวิตยังคงประสบผลสำเร็จ และบุคคลนั้นเริ่มหายใจด้วยตัวเอง เขาจะรอดจากความเจ็บป่วยจากการช่วยชีวิตในเวลาต่อมา และมีแนวโน้มว่าจะยังคงทุพพลภาพอย่างรุนแรงและเป็นอัมพาตเกือบสมบูรณ์ ร่างกายและการละเมิดกิจกรรมประสาทที่สูงขึ้น แน่นอนว่าประสิทธิผลของการช่วยชีวิตไม่เพียงขึ้นอยู่กับความเร็วของการดำเนินการตามที่อธิบายไว้เท่านั้น แต่ยังขึ้นอยู่กับประเภทของการบาดเจ็บหรือโรคที่นำไปสู่เหตุการณ์นั้นด้วย อย่างไรก็ตาม หากจำเป็นต้องกดหน้าอก ควรเริ่มการปฐมพยาบาลโดยเร็วที่สุด
วิดีโอ: การกดหน้าอกและการช่วยหายใจด้วยกลไก
อีกครั้งเกี่ยวกับอัลกอริทึมที่ถูกต้อง
คนหมดสติ → “คุณรู้สึกแย่หรือเปล่า? คุณได้ยินฉันไหม? คุณต้องการความช่วยเหลือหรือไม่? → ไม่มีการตอบสนอง → พลิกตัวลง นอนราบกับพื้น → ดึงกรามล่างออกมา มอง ฟัง รู้สึก → ไม่หายใจ → จดเวลา เริ่มการช่วยชีวิต สั่งให้คนที่สองเรียกรถพยาบาล → เป่าหัวใจ → 30 การกดบริเวณส่วนล่างที่สามของกระดูกสันอก/2 หายใจออกเข้าปากของผู้ป่วย → หลังจากสองถึงสามนาที ให้ประเมินการเคลื่อนไหวของระบบทางเดินหายใจ → ไม่มีการหายใจ → การช่วยชีวิตต่อไปจนกว่าแพทย์จะมาถึงหรือภายในสามสิบนาที

สิ่งใดสามารถและไม่สามารถทำได้หากจำเป็นต้องช่วยชีวิต?
ตามกฎหมายของการปฐมพยาบาล คุณมีสิทธิทุกประการในการช่วยเหลือผู้ที่หมดสติได้ เนื่องจากเขาไม่สามารถให้ความยินยอมหรือปฏิเสธได้ สำหรับเด็กนั้นซับซ้อนกว่าเล็กน้อย - หากเด็กอยู่คนเดียว ไม่มีผู้ใหญ่ หรือไม่มีตัวแทนอย่างเป็นทางการ (ผู้ปกครอง พ่อแม่) คุณก็จำเป็นต้องเริ่มการช่วยชีวิต หากเด็กอยู่กับพ่อแม่ที่ประท้วงอย่างแข็งขันและไม่อนุญาตให้สัมผัสเด็กที่หมดสติ สิ่งที่เหลืออยู่คือเรียกรถพยาบาลและรอให้ผู้ช่วยเหลือมาถึงข้างสนามไม่แนะนำโดยเด็ดขาดในการให้ความช่วยเหลือบุคคลหากมีภัยคุกคามต่อชีวิตของตนเอง รวมถึงหากผู้ป่วยเปิด มีบาดแผลเปื้อนเลือด และคุณไม่มีถุงมือ ในกรณีเช่นนี้ ทุกคนตัดสินใจด้วยตัวเองว่าอะไรสำคัญกว่าสำหรับพวกเขา - เพื่อปกป้องตนเองหรือพยายามช่วยชีวิตผู้อื่น
อย่าออกจากที่เกิดเหตุหากพบเห็นบุคคลหมดสติหรือมีอาการสาหัส– นี้จะถือว่าตกอยู่ในอันตราย ดังนั้นหากคุณกลัวที่จะสัมผัสบุคคลที่อาจเป็นอันตรายต่อคุณ อย่างน้อยที่สุดคุณต้องเรียกรถพยาบาลให้เขา
วิดีโอ: การนำเสนอเกี่ยวกับการนวดหัวใจและการช่วยหายใจโดยกระทรวงสาธารณสุขของสหพันธรัฐรัสเซีย
หากมาตรการทั้งหมดในการเปิดทางเดินหายใจและการช่วยหายใจด้วยเครื่องได้เสร็จสิ้นแล้ว ขั้นตอนต่อไปควรพิจารณาการทำงานของหัวใจ
การตั้งค่าของการหยุดไหลเวียนโลหิตถูกกำหนดโดยสัญญาณทางคลินิกง่ายๆ:
หรือหมดสติ;
o ขาดชีพจรในหลอดเลือดแดงที่ให้การไหลเวียนในสมอง (หลอดเลือดแดงที่คอ);
รูม่านตากว้างที่ไม่ตอบสนองต่อแสง
o สีซีดจางของส่วนที่มองเห็นได้ของร่างกายของเหยื่อ หมดสติเกิดขึ้นกะทันหัน เครื่องหมายนี้มีลักษณะเฉพาะมาก สัญญาณที่สำคัญมากคือการไม่มีชีพจร
เพื่อวินิจฉัยภาวะนี้ สิ่งสำคัญคือต้องตรวจดูว่าไม่มีชีพจรในหลอดเลือดแดงที่คอ รูม่านตากว้างที่ไม่ตอบสนองต่อแสงเป็นสัญญาณลักษณะหนึ่งและการตีบแคบระหว่างการนวดหัวใจบ่งบอกถึงประสิทธิภาพของการนวด หากใช้สัญญาณที่ระบุไว้ พบว่าระบบไหลเวียนโลหิตหยุดเต้นแล้ว ควรเริ่มการนวดหัวใจโดยอ้อมทันที
การนวดหัวใจทางอ้อมเป็นมาตรการง่ายๆ ที่ไม่ต้องใช้อุปกรณ์ใด ๆ และทำได้ในทุกสภาวะทันทีที่ตรวจพบภาวะหัวใจหยุดเต้น
สาระสำคัญของมันคือการบีบอัดกระดูกสันอกเป็นจังหวะในทิศทางของกระดูกสันหลังเพื่อให้ระยะห่างระหว่างกระดูกสันอกและกระดูกสันหลังลดลง 3-5 ซม. ในเวลาเดียวกันหัวใจจะหดตัวและดันเลือดจากโพรงหัวใจเข้าไป การไหลเวียนของปอดและระบบ หลังจากที่ความดันบนกระดูกสันอกถูกลบออก หน้าอกจะกลับสู่ตำแหน่งเดิม ซึ่งส่งผลให้โพรงหัวใจเต็มไปด้วยเลือดอีกครั้ง ความถี่ของการคลิกคือ 100 ครั้งต่อนาที
เทคนิคการนวดทางอ้อม: วางเหยื่อไว้บนหลัง บนพื้นแข็ง เช่น พื้น ผู้ช่วยเหลือยืนอยู่ข้างผู้ประสบเหตุ วางข้อมือของมือซ้ายไว้ตรงกลางกระดูกอก โดยให้ข้อมือของมือขวาอยู่ด้านหลังข้อมือของมือซ้าย แล้วบีบกระดูกสันอกไปในทิศทางของ กระดูกสันหลังโดยใช้น้ำหนักของร่างกายตัวเองเหยียดแขนขาตรงข้อศอก การทำให้นูนบนกระดูกอกต้องแข็งแรง รวดเร็ว และเกิดขึ้นได้ในระยะสั้น
คุณสมบัติของการนวดหัวใจทางอ้อมในเด็ก
การนวดหัวใจทางอ้อมในเด็กอายุต่ำกว่า 1 ปีทำได้ในลักษณะนี้ กำหนดเส้นเชื่อมต่อหัวนมของทารก จุดตัดกับกระดูกอกคือจุดนวดหัวใจทางอ้อม ใช้สองนิ้วกดดัชนีและตรงกลางอย่างแรงที่กระดูกสันอกด้วยแรงที่ทำให้หน้าอกงอ 1.5-2 ซม. ด้วยความเร็ว 100 ครั้งต่อนาที
ในเด็กอายุ 1 ถึง 8 ปี การนวดหัวใจทางอ้อมจะดำเนินการด้วยมือเดียว (รูปที่ 489) ซึ่งวางอยู่ที่ส่วนล่างที่สามของกระดูกสันอกโดยกดด้วยแรงจนหน้าอกงอ 2.5-3.5 ซม ในเด็กอายุไม่เกิน 1 ปี จำเป็นต้องรักษาความเร็วการนวดไว้ที่ 100 ครั้งต่อนาที ดังนั้นเมื่อสลับกับ ในระหว่างการช่วยหายใจด้วยกลไก ความถี่รวมของการกดหน้าอกคือ 80 ครั้งต่อนาที
ในเด็กอายุมากกว่า 8 ปี การนวดหัวใจจะดำเนินการในลักษณะเดียวกับในผู้ใหญ่ ความถี่ในการกดหน้าอกควรอยู่ระหว่าง 80-100 ครั้งต่อนาที
ในขั้นตอนวิธีการช่วยชีวิตขั้นพื้นฐาน การช่วยหายใจและการนวดหัวใจทางอ้อมสลับกัน ในระหว่างการช่วยชีวิตเด็กที่มีอายุมากกว่า 8 ปีและผู้ใหญ่ อัตราส่วนนี้จะแตกต่างกัน ขึ้นอยู่กับจำนวนผู้ที่ให้ความช่วยเหลือ ถ้า. การทำ CPR โดยบุคคลหนึ่งคน (ทำทั้งการช่วยหายใจและการกดหน้าอก) การช่วยหายใจด้วยการกดหน้าอกควรเท่ากับ 2:15 (หายใจสองครั้ง/กดหน้าอกสิบสองครั้ง) หากมีคนให้ความช่วยเหลือตั้งแต่สองคนขึ้นไป (คนหนึ่งกดหน้าอก อีกคนหนึ่งช่วยหายใจ) อัตราส่วนควรจะผันผวนภายใน 1:5 (หนึ่งลมหายใจ / คอมพิวเตอร์ห้าเครื่อง Resi บนหน้าอก) ในเด็กอายุต่ำกว่า 8 ปี อัตราส่วน การช่วยหายใจด้วยการกดหน้าอกคือ 1:5 (การหายใจหนึ่งครั้ง/การกดหน้าอกห้าครั้ง) ไม่ว่าจะมีคนจำนวนกี่คนก็ตาม
ถ้า. การทำ CPR อย่างถูกต้องแล้ว:
o พร้อมกันกับการนวดหัวใจโดยอ้อมควรตรวจจับชีพจรบนหลอดเลือดหลัก
o เมื่อหายใจเข้า หน้าอกควรยกขึ้น
o หลังจากหยุดหายใจเนื่องจากความยืดหยุ่นหน้าอกควรยุบตัวและในเวลาเดียวกันก็มีการบันทึกการไหลของอากาศจากช่องปากและ / หรือโพรงจมูก
สัญญาณของประสิทธิผล การทำ CPR ในขั้นตอนการช่วยชีวิตขั้นพื้นฐาน ได้แก่ การหดตัวของรูม่านตา ลักษณะของเปลือกตา การเคลื่อนไหวของกล่องเสียงที่เกิดขึ้นเอง ลักษณะของความพยายามที่จะหายใจเข้าอย่างอิสระ การปรับปรุงสีของผิวหนังและเยื่อเมือก ในกรณีที่ดี - ฟื้นฟูการไหลเวียนโลหิตและการหายใจ
ดังนั้นการช่วยหายใจและการกดหน้าอกเทียมอย่างทันท่วงทีไม่เพียงแต่สามารถฟื้นฟูการทำงานของหัวใจเท่านั้น แต่ยังรวมถึงการทำงานของร่างกายที่สูญเสียไปชั่วคราวอื่น ๆ แต่ยังช่วยยืดอายุของบุคคลอีกด้วย
น่าเสียดายที่มีหลายกรณีที่เด็กหยุดหายใจและหัวใจหยุดเต้นด้วยเหตุผลบางประการ หากภัยพิบัติดังกล่าวเกิดขึ้นกะทันหัน ปฏิกิริยาของคนที่อยู่ใกล้เคียงควรเกิดขึ้นทันที ควรเริ่มนวดหัวใจทันทีสำหรับเด็ก ทุกวินาทีของเวลาที่เสียไปอาจกลายเป็นโศกนาฏกรรมครั้งใหญ่ได้
หากมีคนอยู่ใกล้ทารกหลายคน คนหนึ่งควรนวด ส่วนอีกคนหนึ่งควรเรียกรถพยาบาล อย่างไรก็ตาม ความช่วยเหลือสามารถมาจากบุคคลเพียงคนเดียวเท่านั้น ในกรณีนี้คุณต้องดำเนินการจัดการช่วยชีวิตก่อนแล้วจึงขอความช่วยเหลือ
เมื่อใดที่จำเป็นต้องกดหน้าอกในเด็ก?
ข้อบ่งชี้ในการดำเนินการขั้นตอนการช่วยชีวิตเพื่อฟื้นฟูการไหลเวียนโลหิตคือทุกกรณีของการเสียชีวิตทางคลินิกของเด็ก อาจเกิดขึ้นอย่างกะทันหันในทารกอันเนื่องมาจาก:
- ภาวะหัวใจหยุดเต้นปฐมภูมิ
- กลุ่มอาการเสียชีวิตกะทันหัน
ในกรณีอื่น ๆ ทั้งหมด ภาวะหัวใจหยุดเต้นในทารกแรกเกิด ซึ่งทำให้เสียชีวิตทางคลินิก เกิดขึ้นเนื่องจากการเสื่อมสภาพของสภาพของเด็กและการหยุดหายใจ:
- โรคทางระบบประสาทที่รุนแรง
- ภาวะติดเชื้อ
- จมน้ำ.
- การอุดตันของทางเดินหายใจ
- หลอดลมหดเกร็งในรูปแบบเฉียบพลัน
- โรคปอดอักเสบ.
ในทารกที่มีอายุมากกว่าหนึ่งปี สาเหตุหลักของความล้มเหลวของอวัยวะที่รับผิดชอบในการไหลเวียนโลหิตมีดังต่อไปนี้:
- เบิร์นส์
- การบาดเจ็บสาหัส (รวมถึงจากไฟฟ้า)
- จมน้ำ.
ควรทำการนวดหัวใจโดยอ้อมกับทารกและเด็กอายุเกินหนึ่งปีหากเกิดอาการดังต่อไปนี้:
- จู่ๆ เด็กน้อยก็หน้าซีด
- เป็นลม
- ไม่มีการเต้นของหัวใจเมื่อคลำหลอดเลือดแดงคาโรติด
- หยุดหายใจสนิทหรือหยุดหายใจด้วยความเจ็บปวด
- การจ้องมองหยุดลง และรูม่านตาก็ขยายออกและไม่ตอบสนองต่อแสง
การนวดหัวใจทางอ้อมสำหรับทารกแรกเกิดและเด็กโต: คุณสมบัติของการใช้งาน
 ควรจำไว้ว่าขั้นตอนการช่วยชีวิตเพื่อฟื้นฟูการไหลเวียนโลหิตจะต้องเริ่มต้นทันทีหลังจากตรวจพบสัญญาณของการเสียชีวิตทางคลินิก ทำได้ในทุกสภาวะ ไม่ว่าหัวใจจะหยุดเต้นตรงไหนก็ตาม
ควรจำไว้ว่าขั้นตอนการช่วยชีวิตเพื่อฟื้นฟูการไหลเวียนโลหิตจะต้องเริ่มต้นทันทีหลังจากตรวจพบสัญญาณของการเสียชีวิตทางคลินิก ทำได้ในทุกสภาวะ ไม่ว่าหัวใจจะหยุดเต้นตรงไหนก็ตาม
นอกจากการนวดแล้ว ยังมีการช่วยหายใจในเวลาเดียวกันอีกด้วย ก่อนที่จะเริ่มการจัดการจำเป็นต้องตรวจสอบให้แน่ใจว่ามีอากาศผ่านและความสะอาดของเส้นทางอย่างอิสระ
การนวดหัวใจทางอ้อมสำหรับทารกแรกเกิดทำได้โดยใช้หนึ่งหรือสองนิ้ว พวกเขาทำมันด้วยความพยายามเพียงเล็กน้อย ทารกสามารถนอนหงายได้โดยให้ไหล่หันเข้าหาคุณ นิ้วหัวแม่มือควรสัมผัสพื้นผิวด้านหน้าของหน้าอก และปลายนิ้วควรอยู่ที่ส่วนล่างที่สาม ส่วนหนึ่งของฝ่ามืออยู่ใต้หลังของเด็ก
การนวดหัวใจแบบปิดยังดำเนินการที่ปลายแขนของทารกแรกเกิดโดยวางศีรษะไว้ในฝ่ามือ วางมือไว้ใต้หน้าอก จำเป็นต้องตรวจสอบให้แน่ใจว่าศีรษะของทารกสูงกว่าร่างกายและเอียงไปด้านหลังเล็กน้อย
การนวดหัวใจสำหรับเด็กอายุตั้งแต่ 1 ถึง 7 ขวบทำได้โดยใช้ฐานของมือโดยยืนเคียงข้างพวกเขา
ขั้นตอนการช่วยชีวิตสำหรับเด็กอายุมากกว่า 8 ปีจะดำเนินการด้วยมือทั้งสองข้าง
เมื่อทำการนวดคุณควรจำไว้ว่าเด็กกำลังทำการนวดอยู่และคุณต้องวางใจในความแข็งแกร่งของคุณ การกดแรงเกินไปอาจทำให้:
- ทำอันตรายต่อหน้าอก ซี่โครง และการบาดเจ็บต่ออวัยวะภายใน
- การพัฒนาเม็ดเลือดแดงและปอดบวม
เทคนิคการนวดหัวใจเด็ก
ขั้นตอนในการเริ่มต้นการไหลเวียนโลหิตของเด็กประกอบด้วยองค์ประกอบที่ดำเนินการตามลำดับที่เข้มงวด:

จะเข้าใจได้อย่างไรว่าการนวดหัวใจของเด็กประสบความสำเร็จ?
มาตรการช่วยชีวิตสามารถเสร็จสิ้นได้หากทารกแสดงสัญญาณของการช่วยชีวิต:
- รูม่านตาแคบลงและมีปฏิกิริยาต่อแสงปรากฏขึ้น
- ดวงตาเริ่มปิดลง สีเปลือกตาปรากฏขึ้น
- การเคลื่อนไหวของกล่องเสียงสะท้อนเกิดขึ้น
- เริ่มรู้สึกถึงชีพจรในหลอดเลือดแดงคาโรติดและหลอดเลือดแดงต้นขา
- ความดันโลหิตปรากฏขึ้น
- มีการพยายามสูดอากาศเข้าไปด้วยตัวเอง
- สีของเยื่อเมือกและผิวหนังดีขึ้น พวกมันซีดและเป็นสีเทาน้อยลง สิ่งนี้บ่งบอกถึงการฟื้นฟูการไหลเวียนโลหิต
ต้องทำการนวดหัวใจเพื่อช่วยชีวิตจนกว่าสัญญาณข้างต้นจะปรากฏขึ้นหรือรถพยาบาลมาถึง ควรเริ่มดำเนินการทันที เนื่องจากในกรณีที่หัวใจหยุดเต้น ความล่าช้าเพียงไม่กี่วินาทีก็อาจส่งผลต่อชีวิตของเด็กได้