Методы и средства лучевой диагностики. Общие вопросы лучевой диагностики. Что такое лучевая диагностика. История становления лучевой диагностики Высокотехнологические методы лучевой диагностики
Это обусловлено использованием методов исследования, основанных на высоких технологиях с применением широкого спектра электромагнитных и ультразвуковых (УЗ) колебаний.
На сегодняшний день не менее 85 % клинических диагнозов устанавливается или уточняется с помощью различных методов лучевого исследования. Данные методы успешно применяются для оценки эффективности различных видов терапевтического и хирургического лечения, а также при динамическом наблюдении за состоянием больных в процессе реабилитации.
Лучевая диагностика включает следующий комплекс методов исследования:
- традиционная (стандартная) рентгенодиагностика;
- рентгеновская компьютерная томография (РКТ);
- магнитно-резонансная томография (МРТ);
- УЗИ, ультразвуковая диагностика (УЗД);
- радиснуклидная диагностика;
- тепловидение (термография);
- интервенционная радиология.
Безусловно, с течением времени перечисленные методы исследования будут пополняться новыми способами лучевой диагностики. Данные разделы лучевой диагностики представлены в одном ряду неслучайно. Они имеют единую семиотику, в которой ведущим признаком болезни является «теневой образ».
Иными словами, лучевую диагностику объединяет скиалогия (skia - тень, logos - учение). Это особый раздел научных знаний, изучающий закономерности образования теневого изображения и разрабатывающий правила определения строения и функции органов в норме и при наличии патологии.
Логика клинического мышления в лучевой диагностике основана на правильном проведении скиалогического анализа. Он включает в себя подробную характеристику свойств теней: их положение, количество, величину, форму, интенсивность, структуру (рисунка), характер контуров и смещаемости. Перечисленные характеристики определяются четырьмя законами скиалогии:
- закон абсорбции (определяет интенсивность тени объекта в зависимости от его атомного состава, плотности, толщины, а также характера самого рентгеновского излучения);
- закон суммации теней (описывает условия формирования образа за счет суперпозиции теней сложного трехмерного объекта на плоскость);
- проекционный закон (представляет построение теневого образа с учетом того, что пучок рентгеновского излучения имеет расходящийся характер, и его сечение в плоскости приемника всегда больше, чем на уровне исследуемого объекта);
- закон тангенциалъности (определяет контурность получаемого образа).
Формируемое рентгеновское, ультразвуковое, магнитно-резонансное (MP) или другое изображение является объективным и отражает истинное морфо-функциональное состояние исследуемого органа. Трактовка врачом-специали-стом полученных данных - этап субъективного познания, точность которого зависит от уровня теоретической подготовки исследующего, способности к клиническому мышлению и опыта.
Традиционная рентгенодиагностика
Для выполнения стандартного рентгенологического исследования необходимы три составляющих:
- источник рентгеновского излучения (рентгеновская трубка);
- объект исследования;
- приемник (преобразователь) излучения.
Все методики исследования отличаются друг от друга только приемником излучения, в качестве которого используются: рентгеновская пленка, флюоресцирующий экран, полупроводниковая селеновая пластина, дозиметрический детектор.
На сегодняшний день в качестве приемника излучения основной является та или иная система детекторов. Таким образом, традиционная рентгенография целиком переходит на цифровой (дигитальный) принцип получения изображений.
Основными преимуществами традиционных методик рентгенодиагностики являются их доступность практически во всех лечебных учреждениях, высокая пропускная способность, относительная дешевизна, возможность многократных исследований, в том числе и в профилактических целях. Наибольшую практическую значимость представленные методики имеют в пульмонологии, остеологии, гастроэнтерологии.
Рентгеновская компьютерная томография
Прошло три десятилетия с того момента, как в клинической практике стала применяться РКТ. Вряд ли авторы этого метода, А. Кормак и Г. Хаунсфилд, получившие в 1979 г. Нобелевскую премию за его разработку, могли предположить, насколько быстрым окажется рост их научных идей и какую массу вопросов поставит это изобретение перед врачами-клиницистами.
Каждый компьютерный томограф состоит из пяти основных функциональных систем:
- специальный штатив, называемый гентри, в котором находятся рентгеновская трубка, механизмы для формирования узкого пучка излучения, дозиметрические детекторы, а также система сбора, преобразования и передачи импульсов на электронно-вычислительную машину (ЭВМ). В центре штатива располагается отверстие, куда помещается пациент;
- стол для пациента, который перемещает пациента внутри гентри;
- ЭВМ-накопитель и анализатор данных;
- пульт управления томографом;
- дисплей для визуального контроля и анализа изображения.
Различий в конструкциях томографов обусловлены, прежде всего, выбором способа сканирования. К настоящему времени имеется пять разновидностей (поколений) рентгеновских компьютерных томографов. Сегодня основной парк данных аппаратов представлен приборами со спиральным принципом сканирования.
Принцип работы рентгеновского компьютерного томографа заключается в том, что интересующий врача участок тела человека сканируется узким пучком рентгендвского излучения. Специальные детекторы измеряют степень его ослабления, сравнивая число фотонов на входе и выходе из исследуемого участка тела. Результаты измерения передаются в память ЭВМ, и по ним, в соответствии с законом абсорбции, вычисляются коэффициенты ослабления излучения для каждой проекции (их число может составлять от 180 до 360). В настоящее время для всех тканей и органов в норме, а также для ряда патологических субстратов разработаны коэффициенты абсорбции по шкале Хаунсфилда. Точкой отсчета в этой шкале является вода, коэффициент поглощения которой принят за ноль. Верхняя граница шкалы (+1000 ед. HU) соответствует поглощению рентгеновских лучей кортикальным слоем кости, а нижняя (-1000 ед. HU) - воздухом. Ниже в качестве примера приведены некоторые коэффициенты абсорбции для различных тканей организма и жидкостей.
Получение точной количественной информации не только о размерах, пространственном расположении органов, но и о плотностных характеристиках органов и тканей - важнейшее преимущество РКТ перед традиционными методиками.
При определении показаний к применению РКТ приходится учитывать значительное число различных, порой взаимоисключающих факторов, находя компромиссное решение в каждом конкретном случае. Вот некоторые положения, определяющие показания для данного вида лучевого исследования:
- метод является дополнительным, целесообразность его применения зависит от результатов, полученных на этапе первичного клинико-рентгенологического исследования;
- целесообразность компьютерной томографии (КТ) уточняется при сравнении ее диагностических возможностей с другими, в том числе и нелучевыми, методиками исследования;
- на выбор РКТ влияет стоимость и доступность этой методики;
- следует учитывать, что применение КТ связано с лучевой нагрузкой на пациента.
Диагностические возможности КТ, несомненно, будут расширяться по мере совершенствования аппаратуры и программного обеспечения, позволяющих выполнять исследования в условиях реального времени. Возросло ее значение при рентгенохирургических вмешательствах как инструмента контроля во время операции. Построены и начинают применяться в клинике компьютерные томографы, которые можно разместить в операционной, реанимации или палате интенсивной терапии.
Мультиспиральная компьютерная томография (МСКТ) - методика, отличающаяся от спиральной тем, что за один оборот рентгеновской трубки получается не один, а целая серия срезов (4, 16, 32, 64, 256, 320). Диагностическими преимуществами являются возможность выполнения томографии легких на одной задержке дыхания в любую из фаз вдоха и выдоха, а следовательно, отсутствие «немых» зон при исследовании подвижных объектов; доступность построения различных плоскостных и объемных реконструкций с высоким разрешением; возможность выполнения МСКТ-ангиографии; выполнение виртуальных эндоскопических исследований (бронхографии, колоноскопии, ангиоскопии).
Магнитно-резонансная томография
МРТ - один из новейших методов лучевой диагностики. Он основан на явлении так называемого ядерно-магнитного резонанса. Суть его заключается в том, что ядра атомов (прежде всего водорода), помещенные в магнитное поле, поглощают энергию, а затем способны испускать ее во внешнюю среду в виде радиоволн.
Основными компонентами MP-томографа являются:
- магнит, обеспечивающий достаточно высокую индукцию поля;
- радиопередатчик;
- приемная радиочастотная катушка;
На сегодняшний день активно развиваются следующие направления МРТ:
- МР-спектроскопия;
- МР-ангиография;
- использование специальных контрастных веществ (парамагнитных жидкостей).
Большинство MP-томографов настроено на регистрацию радиосигнала ядер водорода. Именно поэтому МРТ нашла наибольшее применение в распознавании заболеваний органов, которые содержат большое количество воды. И напротив, исследование легких и костей является менее информативным, чем, например, РКТ.
Исследование не сопровождается радиоактивным облучением пациента и персонала. Об отрицательном (с биологической точки зрения) воздействии магнитных полей с индукцией, которая применяется в современных томографах, достоверно пока ничего не известно. Определенные ограничения использования МРТ необходимо учитывать, выбирая рациональный алгоритм лучевого обследования больного. К ним относится эффект «затягивания» в магнит металлических предметов, что может вызвать сдвиг металлических имплантатов в теле пациента. В качестве примера можно привести металлические клипсы на сосудах, сдвиг которых может повлечь кровотечение, металлические конструкции в костях, позвоночнике, инородные тела в глазном яблоке и др. Работа искусственного водителя ритма сердца при МРТ также может быть нарушена, поэтому обследование таких больных не допускается.
Ультразвуковая диагностика
У ультразвуковых приборов имеется одна отличительная особенность. УЗ-дат-чик является одновременно и генератором, и приемником высокочастотных колебаний. Основа датчика - пьезоэлектрические кристаллы. Они обладают двумя свойствами: подача электрических потенциалов на кристалл приводит к его механической деформации с той же частотой, а механическое сжатие его от отраженных волн генерирует электрические импульсы. В зависимости от цели исследования, используют различные типы датчиков, которые различаются по частоте формируемого УЗ-луча, своей форме и предназначению (трансабдоминальные, внутриполостные, интраоперационные, внутрисосудистые).
Все методики УЗИ подразделяют на три группы:
- одномерное исследование (эхография в А-режиме и М-режиме);
- двухмерное исследование (ультразвуковое сканирование - В-режим);
- допплерография.
Каждая из вышеперечисленных методик имеет свои варианты и применяется в зависимости от конкретной клинической ситуации. Так, например, М-режим особенно популярен в кардиологии. Ультразвуковое сканирование (В-режим) широко используется при исследовании паренхиматозных органов. Без доппле-рографии, позволяющей определить скорость и направление тока жидкости, невозможно детальное исследование камер сердца, крупных и периферических сосудов.
УЗИ практически не имеет противопоказаний, так как считается безвредным для больного.
За последнее десятилетие данный метод претерпел небывалый прогресс, и поэтому целесообразно отдельно выделить новые перспективные направления развития этого раздела лучевой диагностики.
Цифровая УЗД предполагает использование цифрового преобразователя изображения, что обеспечивает повышение разрешающей способности аппаратов.
Трехмерная и объемная реконструкции изображений повышают диагностическую информативность за счет лучшей пространственно-анатомической визуализации.
Использование контрастных препаратов позволяет повысить эхогенность исследуемых структур и органов и достичь лучшей их визуализации. К таким препаратам относят «Эховист» (микропузырьки газа, введенные в глюкозу) и «Эхоген» (жидкость, из которой уже после введения ее в кровь выделяются микропузырьки газа).
Цветное допплеровское картирование, при котором неподвижные объекты (например, паренхиматозные органы) отображаются оттенками серой шкалы, а сосуды - в цветной шкале. При этом оттенок цвета соответствует скорости и направлению кровотока.
Интрасосудистые УЗИ не только позволяют оценить состояние сосудистой стенки, но и при необходимости выполнить лечебное воздействие (например, раздробить атеросклеротическую бляшку).
Несколько обособленно в УЗД стоит метод эхокардиографии (ЭхоКГ). Это наиболее широко применяемый метод неинвазивной диагностики заболеваний сердца, основанный на регистрации отраженного УЗ-луча от движущихся анатомических структур и реконструкции изображения в реальном масштабе времени. Различают одномерную ЭхоКГ (М-режим), двухмерную ЭхоКГ (В-режим), чреспищеводное исследование (ЧП-ЭхоКГ), допплеровскую ЭхоКГ с применением цветного картирования. Алгоритм применения этих технологий эхокардиографии позволяет получить достаточно полную информацию об анатомических структурах и о функции сердца. Становится возможным изучить стенки желудочков и предсердий в различных сечениях, неинвазивно оценить наличие зон нарушений сократимости, обнаружить клапанную регургитацию, изучить скорости потока крови с расчетом сердечного выброса (СВ), площади клапанного отверстия, а также целый ряд других параметров, имеющих важное значение, особенно в изучении пороков сердца.
Радионуклидная диагностика
Все методики радионуклидной диагностики основаны на использовании так называемых радиофармацевтических препаратов (РФП). Они представляют собой некое фармакологическое соединение, имеющее свою «судьбу», фармакокинетику в организме. Причем каждая молекула этого фармсоединения помечена гамма-излучающим радионуклидом. Однако РФП - не всегда химическое вещество. Это может быть и клетка, например эритроцит, меченный гамма-излучателем.
Существует множество радиофармпрепаратов. Отсюда и многообразие методических подходов в радионуклидной диагностике, когда применение определенного РФП диктует и конкретную методику исследования. Разработка новых и совершенствование используемых РФП - основное направление развития современной радионуклидной диагностики.
Если рассматривать классификацию методик радионуклидного исследования с точки зрения технического обеспечения, то можно выделить три группы методик.
Радиометрия. Информация представляется на дисплее электронного блока в виде цифр и сравнивается с условной нормой. Обычно таким образом исследуются медленно протекающие физиологические и патофизиологические процессы в организме (например, йод-поглотительная функция щитовидной железы).
Радиография (гамма-хронография) применяется,для изучения быстропротекающих процессов. Например, прохождение крови с введенным РФП по камерам сердца (радиокардиография), выделительная функция почек (радиоренография) и т. д. Информация представляется в виде кривых, обозначающихся как кривые «активность - время».
Гамма-томография - методика, предназначенная для получения изображения органов и систем организма. Представлена четырьмя основными вариантами:
- Сканирование. Сканер позволяет, построчно пройдя над исследуемой областью, произвести радиометрию в каждой точке и нанести информацию на бумагу в виде штрихов различного цвета и частоты. Получается статическое изображение органа.
- Сцинтиграфия. Быстродействующая гамма-камера позволяет проследить в динамике практически все процессы прохождения и накопления РФП в организме. Гамма-камера может получать информацию очень быстро (с частотой до 3 кадров в 1 с), поэтому становится возможным динамическое наблюдение. Например, исследование сосудов (ангиосцинтиграфия).
- Однофотонная эмиссионная компьютерная томография. Вращение блока детекторов вокруг объекта позволяет получить срезы исследуемого органа, что существенно повышает разрешающую способность гамма-томографии.
- Позитронная эмиссионная томография. Самый молодой способ основанный на применении РФП, меченных позитрон-излучающими радионуклидами. При их введении в организм происходит взаимодействие позитронов с ближайшими электронами (аннигиляция), в результате чего «рождаются» два гамма-кванта, разлетающиеся противоположно под углом 180°. Это излучение регистрируется томографами по принципу «совпадения» с очень точными топическими координатами.
Новым в развитии радионуклидной диагностики является появление совмещенных аппаратных систем. Сейчас в клинической практике начинает активно применяться совмещенный позитронно-эмиссионный и компьютерный томограф (ПЭТ/КТ). При этом за одну процедуру выполняется и изотопное исследование, и КТ. Одновременное получение точной структурно-анатомической информации (при помощи КТ) и функциональной (с помощью ПЭТ) существенно расширяет диагностические возможности, прежде всего в онкологии, кардиологии, неврологии и нейрохирургии.
Отдельное место в радионуклидной диагностике занимает метод радиоконкурентного анализа (радионуклидная диагностика in vitro). Одним из перспективных направлений метода радионуклидной диагностики является поиск в организме человека так называемых онкомаркеров для ранней диагностики в онкологии.
Термография
Методика термографии основана на регистрации естественного теплового излучения тела человека специальными детекторами-тепловизорами. Наиболее распространена дистанционная инфракрасная термография, хотя в настоящее время разработаны методики термографии не только в инфракрасном, но и в миллиметровом (мм) и дециметровом (дм) диапазонах длин волн.
Основным недостатком метода служит его малая специфичность по отношению к различным заболеваниям.
Интервенционная радиология
Современное развитие методик лучевой диагностики позволило использовать их не только для распознавания болезней, но и для выполнения (не прерывая исследования) необходимых лечебных манипуляций. Данные методы также называют малоинвазивной терапией или малоинвазивной хирургией.
Основными направлениями интервенционной радиологии являются:
- Рентгеноэндоваскулярная хирургия. Современные ангиографические комплексы высокотехнологичны и позволяют врачу-специалисту суперселективно достичь любого сосудистого бассейна. Становятся возможными такие вмешательства, как баллонная ангиопластика, тромбэктомия, эмболизация сосудов (при кровотечениях, опухолях), длительная регионарная инфузия и др.
- Экстравазальные (внесосудистые) вмешательства. Под контролем рентгенотелевидения, компьютерной томографии, ультразвука стало возможным выполнение дренирования абсцессов и кист в различных органах, осуществление эндобронхиального, эндобилиарного, эндоуринального и других вмешательств.
- Аспирационная биопсия под лучевым контролем. Ее используют для установления гистологической природы внутригрудных, абдоминальных, мягкотканевых образований у больных.
Лучевая диагностика в последние три десятилетия достигла значительных успехов в первую очередь за счет внедрения компьютерной томографии (КТ), ультразвукового исследования (УЗИ) и магнитнорезонансной томографии (МРТ). Однако первичное обследование пациента базируется все же на традиционных методах визуализации: рентгенографии, флюорографии, рентгеноскопии.Традиционные лучевые методы исследования основаны на использованииХ-лучей,открытыхВильгельмомКонрадомРентгеном в 1895 г. Он не считал возможным извлекать материальную выгоду из результатов научных поисков, так как «…его открытия и изобретенияпринадлежат человечеству, и. им не должны ни в коей мере мешать патенты, лицензии, контракты или контроль какой-либо группы людей». Традиционные рентгенологические методы исследования называют проекционными методами визуализации, которые, в свою очередь, можно разделить на три основные группы: прямые аналоговые методы; непрямые аналоговые методы; цифровые методы.В прямых аналоговых методах изображение формируется непосредственно в воспринимающей излучение среде (рентгеновская пленка, флюоресцирующий экран), реакция которой на излучение не дискретна, а постоянна. Основными аналоговыми методами исследования являются прямая рентгенография и прямая рентгеноскопия.Прямая рентгенография – базисный метод лучевой диагностики. Он заключается в том, что рентгеновские лучи, прошедшие через тело пациента, создают изображение непосредственно на пленке. Рентгеновская пленка покрыта фотографической эмульсией с кристаллами бромида серебра, которые ионизируются энергией фотонов (чем выше доза излучения, тем больше образуется ионов серебра). Это так называемое скрытое изображение. В процессе проявления металлическое серебро формирует участки потемнения на пленке, а в процессе фиксирования кристаллы бромида серебра вымываются, на пленке появляются прозрачные участки.Прямая рентгенография позволяет получать статические изображения с наилучшим из всех возможных методов пространственным разрешением. Этот метод используется для получения рентгенограмм органов грудной клетки. В настоящее время редко прямая рентгенография используется также для получения серии полноформатных изображений при кардиоангиографических исследованиях.Прямая рентгеноскопия (просвечивание) заключается в том, что прошедшее через тело пациента излучение, попадая на флюоресцирующий экран, создает динамическое проекционное изображение. В настоящее время этот метод практически не используется из-за малой яркости изображения и высокой дозы облучения пациента.Непрямая рентгеноскопия практически полностью вытеснила просвечивание. Флюоресцирующий экран является частью элек-тронно-оптического преобразователя, который усиливает яркость изображения более чем в 5000 раз. Рентгенолог получил возможность работать при дневном освещении. Результирующее изображение воспроизводится монитором и может быть записано на кинопленку, видеомагнитофон, магнитный или оптический диск.Непрямая рентгеноскопия применяется для изучения динамических процессов, таких как сократительная деятельность сердца, кровоток по сосудам
Лучевая диагностика массово применяется как при соматических заболеваниях, так и в стоматологии. В РФ ежегодно выполняется более 115 миллионов рентгенологических исследований, более 70 миллионов ультразвуковых и более 3-х миллионов радионуклидных исследований.
Технология лучевой диагностики является практической дисциплиной, изучающей воздействия разных типов излучения на человеческий организм. Ее цель – выявлять скрытые заболевания, путем исследования морфологии и функций здоровых органов, а также имеющих патологии, включая все системы жизнедеятельности человека.
Плюсы и минусы
Преимущества:
- способность наблюдать работу внутренних органов и систем жизнедеятельности человека;
- анализировать, делать выводы и подбирать необходимый метод терапии на основе диагностики.
Недостаток: угроза нежелательного радиационного облучения пациента и медицинского персонала.
Методы и методики
Лучевая диагностика подразделяется на следующие отрасли:
- рентгенологию (сюда же входит компьютерная томография);
- радионуклидную диагностику;
- магнитно-резонансную томографию;
- медицинскую термографию;
- интервенционную радиологию.
Рентгенологическое исследование, в основе которого лежит метод создания рентгеновского снимка внутренних органов человека подразделяется на:
- рентгенографию;
- телерентгенографию;
- электрорентгенографию;
- рентгеноскопию;
- флюорографию;
- дигитальную рентгенографию;
- линейную томографию.
В данном исследовании важно провести качественную оценку рентгенограммы больного и правильно рассчитать дозовую нагрузку излучения на пациента.
Ультразвуковое исследование, в ходе которого формируется ультразвуковое изображение, включает анализ морфологии и систем жизнедеятельности человека. Помогает выявить воспаления, патологии и другие отклонения в организме исследуемого.
Подразделяется на:
- одномерную эхографию;
- двухмерную эхографию;
- доплерографию;
- дуплексную сонографию.
Исследование на основе компьютерной томографии, в ходе которого с помощью сканера формируется КТ-изображение, включает такие принципы сканирования:
- последовательный;
- спиральный;
- динамический.
Магнитно-резонансное исследование (МРТ) включает следующие методики:
- МР-ангиографию;
- МР-урографию;
- МР-холангиографию.
Радионуклидное исследование предполагает применение радиоактивных изотопов, радионуклидов и подразделяется на:
- радиографию;
- радиометрию;
- радионуклидную визуализацию.
Фотогалерея
Интервенционная радиология Медицинская термография Радионуклидная диагностика
Рентгенодиагностика
Рентгенодиагностика распознает заболевания и повреждения в органах и системах жизнедеятельности человека опираясь на изучение рентгеновских снимков. Метод позволяет обнаружить развитие заболеваний, определяя степени поражения органов. Предоставляет информацию об общем состоянии пациентов.
В медицине рентгеноскопию используют для исследования состояния органов, процессы работы. Дает информацию о расположении внутренних органов и помогает выявить патологические процессы происходящие в них.
Также следует отметить следующие методы лучевой диагностики:
- Рентгенография помогает получить фиксированное изображение любых частей тела, используя рентгеновское излучение. Она исследует работу легких, сердца, диафрагмы и костно — суставного аппарата.
- Флюорография делается на основе фотографирования рентгеновских изображений (используют фотопленку меньших размеров). Таким образом обследуют: легкие, бронхи, молочные железы и придаточные пазухи носа.
- Томография представляет собой рентгенологическую съемку послойно. Применяют исследуя легкие, печень, почки, кости и суставы.
- Реография исследует кровообращение, измеряя пульсовые волны, вызванные сопротивлением стенок сосудов под воздействием электрических токов. Ее используют чтобы диагностировать сосудистые нарушения в головном мозге, а также проверить легкие, сердце, печень, конечности.
Радионуклидная диагностика
Предполагает регистрацию излучений искусственно введенного в организм радиоактивного вещества (радиофармпрепараты). Способствует изучению человеческого организма в целом, а также его клеточного метаболизма. Является важным этапом выявления онкологических заболеваний. Определяет активность клеток пораженных раком, процессы болезни, помогая оценивать методы лечения рака, предотвращая рецидивы заболевания.
Методика позволяет вовремя обнаруживать формирование злокачественных новообразований на ранних стадиях. Способствует уменьшению процента смертности от рака, сокращая число случаев рецидива у больных онкологией.
Ультразвуковая диагностика
Ультразвуковой диагностикой (УЗИ) называют процесс основанный на малоинвазивном методе исследований человеческого организма. Его суть состоит в особенностях звуковой волны, ее способности отражаться от поверхностей внутренних органов. Относится к современным и наиболее продвинутым методам исследования.
Особенности ультразвукового исследования:
- высокая степень безопасности;
- высокая степень информативности;
- высокий процент обнаружения патологического отклонения на ранней стадии развития;
- отсутствие лучевых нагрузок;
- диагностика детей с самого раннего возраста;
- способность проводить исследования неограниченное количество раз.
Магнитно-резонансная томография
Метод основывается на свойствах атомного ядра. Оказываясь внутри магнитного поля атомы излучают энергию имеющую определенную частоту. В медицинском исследовании зачастую применяют резонанс излучения ядра атома водорода. Степень интенсивности сигнала напрямую связано с процентным соотношением воды в тканях исследуемого органа. Компьютер трансформирует резонансное излучение в высококонтрастный томографический снимок.
МРТ выделяется на фоне других методик, способностью предоставлять информацию не только структурных изменений, но и локального химического состояния организма. Этот тип исследования не инвазивен и несвязан с применением ионизирующего облучения.
Возможности МРТ:
- позволяет исследовать анатомические, физиологические и биохимические особенности сердца;
- помогает вовремя распознать сосудистые аневризмы;
- предоставляет информацию о процессах кровотока, состоянии крупных сосудов.
Минусы МРТ:
- высокая стоимость аппаратуры;
- отсутствие возможности обследования пациентов с имплантатами, которые нарушают работу магнитного поля.
Термография
Метод включает регистрацию видимых изображений теплового поля в человеческом теле, излучающего инфракрасный импульс, который может быть считан непосредственно. Или показан на экране компьютера в виде теплового образа. Полученную таким путем картинку называют термограммой.
Термографию отличает высокая точность измерений. Она дает возможность определять разность температур в организме человека до 0,09%. Эта разность возникает в результате перемен в кровообращении внутри тканей тела. При низкой температуре можно говорить о нарушении кровотока. Высокая температура – симптом воспалительного процесса в организме.
СВЧ-термометрия
Радиотермометрией (СВЧ-термометрией) называется процесс измерения температур в тканях и внутри органов тела на основе их собственного излучения. Врачи производят измерения температуры внутри тканевого столба, на определенной глубине при помощи микроволновых радиометров. Когда установлена температура кожи в конкретном отделе, далее вычисляется температура глубины столба. То же самое происходит при регистрации температуры волн разной длины.
Эффективность метода заключается в том, что температура глубинной ткани в основном стабильна, однако быстро изменяется при воздействии медикаментозными средствами. Допустим если применять сосудорасширяющие препараты. На основе полученных данных можно проводить фундаментальные исследования заболеваний сосудов и тканей. И добиться снижения уровня заболеваний.
Магнитно-резонансная спектрометрия
Магнитно-резонансной спектроскопией (МР-спектрометрией) называется не инвазивный метод исследования метаболизма головного мозга. В основе протонной спектрометрии лежит изменение частот резонанса протонных связей, что находятся в составе разных хим. соединений.
МР-спектроскопия используется в процессе исследования онкологий. На основе полученных данных можно прослеживать рост новообразований, с дальнейшим поиском решений по их устранению.
Клиническая практика использует МР-спектрометрию:
- во время послеоперационного периода;
- в диагностике роста новообразований;
- рецидивов опухолей;
- при лучевом некрозе.
Для сложных случаев спектрометрия является дополнительной опцией при дифференциальных диагностиках вместе с получением перфузийно-взвешеного изображения.
Еще один нюанс при использовании МР-спектрометрии состоит в разграничении выявленного первичного и вторичного поражения тканей. Дифференциация последних с процессами инфекционного воздействия. Особенно важна диагностика абсцессивов в головном мозге на основании диффузионно-взвешенного анализа.
Интервенционная радиология
Лечение при помощи интервенционной радиологии основано на применении катетера и прочего малотравматичного инструментария вместе с использованием локальной анестезии.
По методам воздействия на черезкожные доступы интервенционная радиология разделяется на:
- сосудистую интервенцию;
- не сосудистую интервенцию.
ИН-радиология выявляет степень заболевания, проводит пункционные биопсии, опираясь на гистологические исследования. Непосредственно связана с черезкожными безоперационными методами лечения.
Для лечения онкологий с применением интервенционной радиологии используют локальную анестезию. Далее происходит инъекционное проникновение в паховую область через артерии. Затем в новообразование вводят лекарство или изолирующие частицы.
Устранение закупоренности сосудов, всех кроме сердечных проводится при помощи балионной ангеопластики. То же касается лечения аневризм, посредством освобождения вен, осуществляя ввод лекарства через пораженную область. Что в дальнейшем ведет к исчезновению варикозных уплотнений и других новообразований.
Это видео расскажет подробнее о средостении в рентгеновском изображении. Видео снято каналом: Секреты КТ и МРТ.
Виды и применение рентгеноконтрастных препаратов в лучевой диагностике
В ряде случаев необходимо визуализировать анатомические структуры и органы, неразличимые на обзорных рентгенограммах. Для исследования в такой ситуации применяют метод создания искусственного контраста. Для этого, в область, которую необходимо исследовать, вводят специальное вещество, увеличивающее контрастность области на снимке. Подобного рода вещества имеют способность усиленно поглощать или наоборот уменьшать поглощение рентгеновского излучения.
Контрастные вещества разделяют на препараты:
- спирторастворимые;
- жирорастворимые;
- нерастворимые;
- водорастворимые неионогенные и ионогенные;
- с большим атомным весом;
- с малым атомным весом.
Жирорастворимые рентген контрастные препараты создаются на базе растительных масел и используются в диагностике структуры полых органов:
- бронхов;
- позвоночного столба;
- спинного мозга.
Спирторастворимые вещества применяют для исследования:
- желчных путей;
- желчного пузыря;
- внутричерепных каналов;
- спинномозговых, каналов;
- лимфатических сосудов (лимфографии).
Нерастворимые препараты создаются на основе бария. Их используют для перорального введения. Обычно с помощью таких препаратов исследуют составляющие пищеварительной системы. Сульфат бария принимают в виде порошка, водянистой суспензии или пасты.
К веществам с малым атомным весом относят уменьшающие поглощение рентгеновских лучей газообразные препараты. Обычно газы вводят для конкурирования рентгеновских лучей в полости тела или полые органы.
Вещества с большим атомным весом поглощают рентгеновское излучение и делятся на:
- содержащие йод;
- не содержащие йод.
Водорастворимые вещества вводят внутривенно для лучевых исследований:
- лимфатических сосудов;
- мочевыделительной системы;
- кровеносных сосудов и др.
В каких случаях показана лучевая диагностика?
Ионизирующее излучение ежедневно используется в больницах и клиниках для проведения диагностических процедур визуализации. Обычно лучевая диагностика используется для назначения точного диагноза, выявления заболевания или травмы.
Назначить исследование вправе только квалифицированный врач. Однако существуют не только диагностические, но и профилактические рекомендации исследования. К примеру, женщинам старше сорока лет рекомендуется проходить профилактическую маммографию не реже, чем раз в два года. В учебных заведениях зачастую требуют ежегодно проходить флюорографию.
Противопоказания
Лучевая диагностика практически не имеет абсолютных противопоказаний. Полный запрет на диагностику возможен в отдельных случаях, если в теле пациента присутствуют металлические предметы (такие как имплантат, клипсы и т. п.). Вторым фактором, при котором процедура недопустима, является наличие кардиостимуляторов.
Относительные запреты на лучевую диагностику включают:
- беременность пациентки;
- если пациент младше 14 лет;
- в теле пациента присутствуют протезированные сердечные клапаны;
- у пациента психические нарушения;
- в теле пациента вживлены инсулиновые насосы;
- пациент испытывает клаустрофобию;
- необходимо искусственно поддерживать основные функции организма.
Где применяется лучевая диагностика
Лучевую диагностику широко используют для выявления заболеваний в следующих отраслях медицины:
- педиатрия;
- стоматология;
- кардиология;
- неврология;
- травматология;
- ортопедия;
- урология;
- гастроэнтерология.
Также лучевую диагностику проводят при:
- неотложных состояниях;
- заболеваниях органов дыхания;
- беременности.
В педиатрии
Существенным фактором, который может повлиять на результаты медицинского обследования является внедрение своевременной диагностики детских заболеваний.
Из важных факторов, ограничивающих рентгенографические исследования в педиатрии можно выделить:
- лучевые нагрузки;
- низкую специфичность;
- недостаточную разрешающую способность.
Если говорить о важных методиках лучевых исследований, применение которых очень сильно повышает информативность процедуры, стоит выделить компьютерную томографию. Лучше всего в педиатрии использовать ультразвуковое исследование, а также магнитно-резонансную томографию, так как они полностью исключают опасность ионизирующего излучения.
Безопасный метод исследования детей это МРТ, в связи с хорошей возможностью применения тканевого контраста, а также многоплоскостных исследований.
Лучевое исследование детям может назначать только опытный педиатр.
В стоматологии
Нередко в стоматологии используют лучевую диагностику для обследования различных отклонений, к примеру:
- периодонтита;
- костных аномалий;
- деформации зубов.
Чаще всего в челюстно-лицевой диагностике применяют:
- внеротовую рентгенографию челюстей и зубов;
; - обзорную рентгенографию.
В кардиологии и неврологии
МСКТ или мультиспиральная компьютерная томография позволяет обследовать не только непосредственно сердце, но и коронарные сосуды.
Данное обследование является наиболее полным и позволяет выявить и своевременно диагностировать широкий спектр заболеваний, например:
- различные пороки сердца;
- аортальный стеноз;
- гипертрофическую кардиопатию;
- опухоль сердца.
Лучевая диагностика ссс (сердечно-сосудистой системы) позволяет оценить область закрытия просвета сосудов, выявить бляшки.
В неврологии также нашли применение лучевой диагностике. Пациенты с заболеваниями межпозвонковых дисков (грыжи и протрузии) получают более точные диагнозы, благодаря лучевой диагностике.
В травматологии и ортопедии
Наиболее распространённым методом лучевого исследования в травматологии и ортопедии является рентген.
Обследование позволяет выявить:
- травмы опорно-двигательного аппарата;
- патологии и изменения в мышечно — скелетной системы и костно-суставной ткани;
- ревматические процессы.
Наиболее действенные методы лучевой диагностики в травматологии и ортопедии:
- традиционная рентгенография;
- рентгенография в двух взаимо-перпендикулярных проекциях;
Заболеваний органов дыхания
Наиболее применяемым методами обследования органов дыхания являются:
- флюорография органов грудной полости;
Реже применяют рентгеноскопию и линейную томографию.
На сегодняшний день допустима замена флюорографии на низкодозную КТ органов грудной клетки.
Рентгеноскопия при диагностике органов дыхания существенно ограничивается серьёзной лучевой нагрузкой на пациента, меньшей разрешающей способностью. Её проводят исключительно соответственно строгим показаниям, после проведения флюорографии и рентгенографии. Линейную томографию назначают только в случае невозможности провести КТ.
Обследование позволяет исключить или подтвердить такие заболевания, как:
- хроническая обструктивная болезнь лёгких (ХОБЛ);
- пневмония;
- туберкулез.
В гастроэнтерологии
Лучевая диагностика желудочно-кишечного тракта (ЖКТ) проводится, как правило, с использованием рентгеноконтрастных препаратов.
Таким образом могут:
- диагностировать ряд отклонений (к примеру, трахеопищеводный свищ);
- осмотреть пищевод;
- осмотреть двенадцатиперстную кишку.
Иногда специалисты с помощью лучевой диагностики отслеживают и снимают на видео процесс глотания жидкой и твёрдой пищи, чтобы проанализировать и выявить патологии.
В урологии и неврологии
Сонография и УЗИ являются одними из самых распространённых методов обследования мочевыделительной системы. Обычно такие исследования позволяют исключить или диагностировать рак или кисту. Лучевая диагностика помогает визуализировать исследование, даёт больше информации, чем просто общение с больным и пальпация. Процедура занимает немного времени и безболезненна для пациента, при этом позволяет повысить точность диагноза.
При неотложных состояниях
Способом лучевого исследования можно выявить:
- травматические повреждения печени;
- гидроторакс;
- внутримозговые гематомы;
- выпот в брюшную полость;
- травмы головы;
- переломы;
- кровоизлияния и ишемию головного мозга.
Лучевая диагностика при неотложных состояниях позволяет правильно оценить состояние больного и своевременно провести ревматологические процедуры.
При беременности
С помощью различных процедур возможна диагностика уже у плода.
Благодаря УЗИ и ЦДК есть возможность:
- выявить различные сосудистые патологии;
- болезни почек и мочеполовых путей;
- нарушении развития плода.
На данный момент лишь УЗИ из всех методов лучевой диагностики считается полностью безопасной процедурой при обследовании женщин в период беременности. Чтобы проводить любые другие диагностические исследования беременных, им обязательно иметь соответствующие медицинские показания. И в этом случае – самого факта беременности недостаточно. Если рентген или МРТ на сто процентов не подтверждены медицинскими показаниями, врач вынужден будет искать возможность перенести обследование на период после родов.
Мнение специалистов на этот счет сводится к тому, чтобы исследования КТ, МРТ или рентгеном не проводились в первый триместр беременности. Потому что в это время происходит процесс формирования плода и воздействия любых методов лучевой диагностики на состояние эмбриона до конца неизвестно.
Лучевая диагностика и лучевая терапия составные части медицинской радиологии (так принято называть эту дисциплину за рубежом).
Лучевая диагностика - практическая дисциплина, изучающая применение различных излучений с целью распознавания многочисленных болезней, для изучения морфологии и функции нормальных и патологических органов и систем человека. В состав лучевой диагностики входят: рентгенология, включая компьютерную томографию (КТ); радионуклидная диагностика, ультразвуковая диагностика, магнитно-резонансная томография (МРТ), медицинская термография и интервенционная радиология, связанная с выполнением диагностических и лечебных процедур под контролем лучевых методов исследования.
Роль лучевой диагностики вообще и в стоматологии в частности, нельзя переоценить. Лучевая диагностика характеризуется рядом особенностей. Во-первых, она имеет массовое применение как при соматических заболеваниях, так и в стоматологии. В РФ ежегодно выполняется более 115 миллионов рентгенологических исследований, более 70 миллионов ультразвуковых и более 3-х миллионов радионуклидных исследований. Во-вторых, лучевая диагностика обладает информативностью. С ее помощью устанавливается или дополняется 70-80% клинических диагнозов. Лучевая диагностика используется при 2000 различных заболеваниях. Дентальные исследования составляют 21% от всех рентгенологических исследований в РФ и почти 31% по Омской области. Другой особенностью является то, что аппаратура, используемая при лучевой диагностике, дорогостоящая, особенно компьютерные и магнитно-резонансные томографы. Их стоимость превышает 1 - 2 млн. долларов. За рубежом из-за высокой цены аппаратуры лучевая диагностика (радиология) является самой финансовоемкой отраслью медицины. Особенностью лучевой диагностики является еще и то, что рентгенология и радионуклидная диагностика, не говоря уже о лучевой терапии, обладают радиационной опасностью для персонала этих служб и пациентов. Данное обстоятельство обязывает врачей всех специальностей, в том числе стоматологов учитывать этот факт при назначении рентгенорадиологических исследований.
Лучевая терапия практическая дисциплина, изучающая применение ионизирующего излучения с лечебной целью. В настоящее время лучевая терапия располагает большим арсеналом источникров квантового и корпускулярного излучений, используемых в онкологии и при лечении неопухолевых заболеваний.
В настоящее время без лучевой диагностики и лучевой терапии не могут обойтись никакие медицинские дисциплины. Практически нет такой клинической специальности, в которой лучевая диагностика и лучевая терапия не являлись бы сопряженными с диагностикой и лечением различных заболеваний.
Стоматология одна из тех клинческих дисциплин, где рентгенологическое исследование занимает основное место в диагностике заболеваний зубочелюстной системы.
Лучевая диагностика использует 5 видов излучений, которые по способности вызывать ионизацию среды относятся к ионизирующим, или к неионизирующим излучениям. К ионизирующим излучениям относятся рентгеновское и радионуклидное излучения. К числу неионизирующих излучений относятся ультразвуковое, магнитное, радиочастотное, инфракрасное излучения. Однако, при использовании данных излучений могут возникать единичные акты ионизации в атомах и молекулах, которые однако не вызывают никаких нарушений в органах и тканях человека, не являются доминирующими в процессе взаимодействия излучения с веществом.
Основные физические характеристики излучений
Рентгеновское излучение является электромагнитным колебанием, искусственно создаваемое в специальных трубках рентгеновских аппаратов. Это излучение было открыто Вильгельмом Конрадом Рентгеном в ноябре 1895 года. Рентгеновские лучи относятся к невидимому спектру электромагнитных волн с длиной волны от 15 до 0,03 ангстрем. Энергия квантов в зависимости от мощности аппаратуры колеблется от 10 до 300 и более Кэв. Скорость распространения квантов рентгеновского излучения 300 000 км\сек.
Рентгеновские лучи обладают определенными свойствами, которые обуславливают применение их в медицине для диагностики и лечения различных заболеваний. Первое свойство - проникающая способность, способность проникать сквозь твердые и непрозрачные тела. Второе свойство - их поглощение в тканях и органах, которое зависит от удельного веса и объема тканей. Чем плотнее и объемнее ткань, тем большее поглощение лучей. Так, удельный вес воздуха равен 0,001, жира 0,9, мягких тканей 1,0, костной ткани - 1,9. Естественно, в костях будет наибольшее поглощение рентгеновского излучения. Третье свойство рентгеновых лучей - способность их вызывать свечение флюоресцирующих веществ, используемое при проведении просвечивания за экраном рентгенодиагностического аппарата. Четвертое свойство - фотохимическое, благодаря чему на рентгеновской фотопленке получается изображение. Последнее, пятое свойство - биологическое действие рентгеновых лучей на организм человека, чему будет посвящена отдельная лекция.
Рентгенологические методы исследования выполняются с помощью рентгеновского аппарата, в устройство которого входит 5 основных частей:
- - рентгеновский излучатель (рентгеновская трубка с системой охлаждения);
- - питающее устройство (трансформатор с выпрямителем электрического тока);
- - приемник излучения (флюоресцирующий экран, кассеты с пленкой, полупроводиниковые датчики);
- - штативное устройство и стол для укладки пациента;
- - пульт управления.
Основной частью любого рентгенодиагностического аппарата является рентгеновская трубка, которая состоит из двух электродов: катода и анода. На катод подается постоянный электрический ток, который накаливает нить катода. При подаче высокого напряжения на анод электроны в результате разности потенциалов с большой кинетической энергией летят с катода и тормозятся на аноде. При торможении электронов и происходит образование рентгеновских - тормозных лучей, выходящих под определенным углом из рентгеновской трубки. Современные рентгеновские трубки имеют вращающийся анод, скорость которого достигает 3000 оборотов в минуту, что значительно снижает разогрев анода и повышает мощность и срок службы трубки.
Рентгенологический метод в стоматологии стал применяться вскоре после открытия рентгеновых лучей. Более того, считается, что первый рентгеновский снимок в России (в г. Риге) запечатлел челюсти рыбы пилы в 1896 году. В январе 1901 года появилась статья о роли рентгенографии в зубоврачебной практике. Вообще то стоматологическая рентгенология является одной из наиболее ранних разделов медицинской рентгенологии. Она стала развиваться в России, когда появились первые рентгеновские кабинеты. Первый специализированный рентгеновский кабинет при стоматологическом институте в Ленинграде был открыт в 1921 году. В Омске рентгеновские кабинеты общего назначения (где выполнялись и снимки зубов) открылись в 1924 году.
Рентгеновский метод включает следующие методики: рентгеноскопию, то есть получение изображения на флюоресцирующем экране; рентгенографию - получение изображения на рентгеновской пленке, помещенной в рентгенопрозрачную кассету, где она защищена от обычного света. Эти методики относятся к основным. Дополнительные включают: томографию, флюорографию, рентгеноденситометрию и др.
Томография - получение послойного изображения на рентгеновской пленке. Флюорография - это получение рентгеновского изображения меньшего размера (72×72 мм или 110×110 мм) в результате фотографического переноса изображения с флюоресцирующего экрана.
Рентгеновский метод включает и специальные, рентгеноконтрастные исследования. При проведении этих исследований используются специальные приемы, приспособления для получения рентгеновского изображения, а рентгеноконтрастные они именуются потому, что при исследовании применяются различные контрастные вещества, задерживающие рентгеновские лучи. К контрастным методикам относятся: ангио-, лимфо-, уро-, холецистография.
К рентгеновскому методу относится и компьютерная томография (КТ, РКТ), которая была разработана английским инженером Г.Хаунсфильдом в 1972 году. За это открытие он и другой ученый - А.Кормак получили в 1979 году нобелевскую премию. Компьютерные томографы в настоящее время имеются и в Омске: в Диагностическом центре, Областной клинической больнице, Иртышкой центральной бассейновой клинической больнице. Принцип РКТ основан на послойном исследовании органов и тканей тонким импульсным пучком рентгеновского излучения в поперечном сечении с последующей компьютерной обработкой тонких различий поглощения рентгеновских лучей и вторичным получением томографического изображения исследуемого объекта на мониторе или пленке. Современные рентгеновские компьютерные томографы состоят из 4 основных частей: 1- сканирующая система (рентгеновская трубка и детекторы); 2 - высоковольтный генератор - источник питания на 140 Кв и силой тока до 200 мА; 3 - пульт управления (клавиатура управления, монитор); 4 - компьютерная система, предназначенной для предварительной обработки, поступающей от детекторов информации и получения изображения с оценкой плотности объекта. КТ обладает рядом преимуществ перед обычным рентгенологическим исследованием прежде всего большей чувствиетльностью. Она позволяет отдифференцировать отдельные ткани друг от друга, отличающиеся по плотности в пределах 1 - 2% и даже в 0,5%. При рентгенографии этот показатель составляет 10 - 20%. КТ дает точную количественную информацию о размерах плотности нормальных и патологических тканей. При использовании контрастных веществ, методом так называемого внутривенного контрастного усиления повышается возможность более точного выявления патологических образований, проводить дифференциальную диагностику.
В последние годы появилась новая рентгенологическая система получения дигитального (цифрового) изображения. Каждая дигитальная картинка сотоит из множества отдельных точек, которым соответствует числовая интенсивность свечения. Степень яркости точек улавливается в специальном приборе - аналого-цифровом преобразователе (АЦП), в котором электрический сигнал, несущий информацию о рентгеновском изображении, превращается в череду цифр, то есть происходит цифровое кодирование сигналов. Чтобы цифровую информацию превратить в изображение на телевизионном экране или пленке, необходимо цифро-аналоговый преобразователь (ЦАП), где цифровой образ трансформируется в аналоговое, видимое изображение. Дигитальная рентгенография постепенно будет вытеснять обычную пленочную рентгенографию, так как она отличается быстрым получением изображения, не требует фотохимической обработки пленки, обладает большей разрешающей возможностью, позволяет проводить математическую обработку изображения, архивировать на магнитные носители информации, дает значительно меньшую лучевую нагрузку на пациента (приблизительно в 10 раз), увеличивает пропускную способность кабинета.
Второй метод лучевой диагностики - радионуклидная диагностика. В качестве источников излучения применяются различные радиоактивные изотопы, радионуклиды.
Естественную радиоактивность открыл в 1896 году А.Беккерель, а искусственную в 1934 году Ирен и Жолио Кюри. Наиболее часто в радионуклидной диагностике используются радионуклиды (РН) гамма-излучатели и радиофармпрепараты (РФП) с гамма-излучателями. Радионуклид - изотоп, физические свойства которого определяют пригодность его к радиодиагностическим исследованиям. РФП называются диагностические и лечебные средства на основе радиоактивных нуклидов - вещества неорганической или органической природы, в структуре которых содержится радиоактивный элемент.
В стоматтологической практике и вообще в радионуклидной диагностике широкое применение имеют следующие радионуклиды: Тс 99 m , In- 113 m , I- 125 , Xe- 133 , реже I- 131 , Hg- 197 . Используемые для радионуклидной диагностики РФП по их поведению в организме разделяются условно на 3 группы: органотропные, тропные к патологическому очагу и без выраженной селективности, тропности. Тропность РФП бывает направленной, когда препарат включается в специфический обмен клеток определённого органа, в котором происходит его накопление, и косвенной, когда в органе происходит временная концентрация РФП по пути его прохождения или выведения из организма. Кроме того, выделяется и вторичная селективность, когда препарат, не обладая способностью к накоплению, вызывает в организме химические превращения, которые обусловливают возникновение новых соединений, уже накапливаемые в определённых органах или тканях. Самым распространённым РН в настоящее время является Тс 99 m , который является дочерним нуклидом радиоактивного молибдена Мо 99 . Тс 99 m , образуется в генераторе, где Мо- 99 распадается, путём бета-распада, с образованием долгоживущего Тс- 99 m . Последний при распаде испускает гамма-кванты с энергией 140 кэв (наиболее технически удобная энергия). Период полураспада Тс 99 m составляет 6 часов, что достаточно для всех радионуклидных исследований. Из крови он выводится с мочой (30 % в течении 2 час), накапливается в костях. Приготовление РФП на основе метки Тс 99 m осуществляется непосредственно в лаборатории с помощью набора специальных реагентов. Реагенты в соответствии с прилагаемой к наборам инструкцией, определённым образом перемешиваются с элюатом (раствором) технеция и в течение нескольких минут происходит образование РФП. Растворы РФП являются стерильными и апирогенными, и могут вводиться внутривенно. Многочисленные методики радионуклидной диагностики подразделяются на 2 группы в зависимости от того, вводится ли РФП в организм пациента или используется для исследования изолированных проб биосред (плазмы крови, мочи и кусочки ткани). В первом случае методики обьединяются в группу исследований in vivo, во-втором случае - in vitro. Оба способа имеют принципиальные различия в показаниях, в технике выполнения и в получаемых результатах. В клинической практике чаще всего используются комплексные исследования. Радионуклидные исследования in vitro используются для определения в сыворотке крови человека концентрации различных биологически активных соединений, количество которых в настоящее время достигает более 400 (гормоны, лекарственные вещества, ферменты, витамины). Они применяются для диагностики и оценки патологии репродуктивной, эндокринной, гемопоэтической и иммунологической систем организма. Большая часть современных наборов реагентов основана на радиоиммунологическом анализе (РИА), который был впервые предложен Р. Ялоу в 1959 г., за что автору была присуждена Нобелевская премия в 1977 г.
В последнее время наряду с РИА развивается новая методика радиорецепторного анализа (РРА). РРА также основан на принципе конкурентного равновесия меченного лиганда (меченый антиген) и исследуемого вещества сыворотки, но не с антителами, а с рецепторными связями клеточной мембраны. РРА отличается от РИА более коротким сроком постановки методики и ещё большей специфичностью.
Основными принципами радионуклидных исследований in vivo являются:
1.Изучение особенностей распределения в органах и тканях введенного РФП;
2.Определение динамики пассажирования РФП у пациента. Методики основанные на первом принципе дают характеристику анатомо-топографического состояния органа или системы и называются статическими радионуклидными исследованаями. Методики, основанные на втором принципе, позволяют оценить состояние функций исследуемого органа или системы и называются динамическами радионуклидными исследованиями.
Сушествуют несколько методик измерения радиоактивности организма или его частей после введения РФП.
Радиометрия. Эта методика измерения интенсивности потока ионизирующего излучения в единицу времени, выражающаяся в условных единицах-импульсах в секунду или минуту (имп/сек). Для измерения используют радиометрическую аппаратуру (радиометры, комплексы). Эта методика используется при исследовании накопления Р 32 в тканях кожи, при исследовании щитовидной железы, для изучения метаболизма белков, железа, витаминов в организме.
Радиография - метод непрерывной или дискретной регистрации процессов накопления, перераспределения и выведения РФП из организма или отдельных органов. Для этих целей применяют радиографы, в которых измеритель скорости счета соединен с самописцем, вычерчивающим кривую. В составе радиографа может быть один или несколько детекторов, каждый из которых ведет измерение независимо друг от друга. Если клиническая радиометрия предназначена для однократного или нескольких повторных измерений радиоактивности организма или его частей, то с помощью радиографии можно проследить динамику накопления и его выведения. Типичным примером радиографии является исследование накопления и выведения РФП из легких (ксенон), из почек, из печени. Радиографическая функция в современных аппаратах совмещена в гамма-камере с визуализацией органов.
Радионуклидная визуализация. Методика создания картины пространственного распределения в органах РФП, введенного в организм. Радионуклидная визуализация в настоящее время включает в себя следующие виды:
- а) сканирование,
- б) сцинтиграфию с использованием гамма-камеры,
- в) однофотонную и двухфотонную позитронкую эмиссионную томографию.
Сканирование-метод визуализации органов и тканей посредотвом движущегося над телом сцинтилляционного детектора. Прибор, проводящий исследование называется сканер. Главный недостаток - большая продолжительность исследования.
Сцинтиграфия-получение изображения органов и тканей посредством регистрации на гамма-камере излучений, исходяших от радионуклидов, распределённых в органах и тканях и в организме в целом. Сцинтиграфия в настоящее время является основным методом радионуклидной визуализации в клинике. Он позволяет изучить быстро протекающие процессы распределения вводимых в организм радиоактивных соединений.
Однофотонная эмисионная томография (ОФЭТ). При ОФЭТ используются такие же РФП, что и при сцинтиграфии. В этом аппарате детекторы расположены в ротационной томокамере, которая вращается вокруг пациента, давая возможность после компьютерной обработки, получить изображение распределения радионуклидов в различных слоях тела в пространстве и во времени.
Двухфотонная эмииссионная томография (ДФЭТ). Для ДФЭТ в организм человека вводят позитрон излучающий радионуклид (С 11 , N 13 , О 15 , F 18). Позитроны, испускaeмыe этими нуклидами, аннигилируют вблизи ядер атомов с электронами. При аннигиляции пара позитрон-электрон исчезает, образуя два гамма-кванта с энергией 511 кэв. Эти два кванта, разлетающиеся в строго противоположном направлении регистрируются двумя также противоположно расположенными детекторами.
Компьютерная обработка сигналов позволяет получить объемное и цветное изображение объекта исследования. Пространственное разрешение ДФЭТ хуже, чем на рентгеновских компьютерных и магнитно-резонансных томографах, но чувствительность метода фантастическая. ДФЭТ позволяет констатировать изменение расхода глюкозы, меченного С 11 в «глазном центре» головного мозга, при открывании глаз, удается выявить изменения при мыслительном процессе определить т.н. «душу», расположенную, как полагают некоторые ученые, в головном мозге. Недостатком этого метода является то, что использование его возможнно только при наличии циклотрона, радиохимической лаборатории для получения короткоживущих нуклидов, позитронного томографа и компьютера для обработки информации, что очень дорого и громоздко.
В последнее десятилетие в практику здравоохранения широким фронтом вошла ультразвуковая диагностика, основанная на использовании ультразвукового излучения.
Ультразвуковое излучение относится к невидимому спектру с длиною волны 0,77-0,08 мм и частотой колебаний свыше 20 Кгц. Звуковые колебания с частотой более 10 9 гц относятся к гиперзвуку. Ультразвук имеет определённые свойства:
- 1.В однородной среде ультразвук (УЗ) распределяется прямолинейно с одинаковой скоростью.
- 2. На границе различных сред с неодинаковой акустической плотностью часть лучей отражается, другая часть преломляется, продолжая прямолинейное распространение, третья - ослабляется.
Ослабление УЗ определяется так называемым ИМПЕДАНСОМ - ультразвуковым ослаблением. Величина его зависит от плотности среды и скорости распространения в ней УЗ волны. Чем выше градиент перепада акустической плотности пограничных сред, тем большая часть УЗ колебаний отражается. Например, на границе перехода УЗ из воздуха на кожу происходит отражение почти 100% колебаний (99,99%). Именно поэтому при ультразвуковом исследовании (УЗИ) необходимо смазывать поверхность кожи пациента водным желе, которое выполняет роль переходной среды, ограничивающей отражение излучения. УЗ почти полностью отражается от кальцинатов, давая резкое ослабление эхосигналов в виде акустической дорожки (дистальная тень). Наоборот, при исследовании кист и полостей, содержащих жидкость, возникает дорожка за счет компенсаторного усиления сигналов.
Наибольшее распространение в клинической практике нашли три метода ультразвуковой диагностики: одномерное исследование (эхография), двухмерное исследование (сканирование, сонография) и допплерография.
1. Одномерная эхография основана на отражении импульсов У3, которые фиксируются на мониторе в виде вертикальных всплесков (кривых) на прямой горизонтальной линии (линии развертки). Одномерный метод дает информацию о расстояниях между слоями тканей на пути ультразвукового импульса. Одномерная эхография до настоящего времени применяется в диагностике болезней головного мозга (эхоэнцефалография), органа зрения, сердца. В нейрохирургии эхоэнцефалография используется для определения размеров желудочков и положения срединных диэнцефальных структур. В офтальмологической практике этот метод применяется для изучения структур глазного яблока, помутнения стекловидного тела, отслойки сетчатки или сосудистой оболочки, для уточнения локализации инородного тела или опухоли в орбите. В кардиологической клинике эхография оценивает структуру сердца в виде кривой на видеомониторе называемой М-эхограммой (motion - движение).
2. Двухмерное ультразвуковое сканирование (сонография). Позволяет получить двухмерное изображение органов (В-метод, brightness - яркость). При сонографии идет перемещение датчика в направлении перпендикулярном линии распространения ультразвукового луча. Отраженные импульсы сливаются в виде светящихся точек на мониторе. Поскольку датчик находится в постоянном движении, а экран монитора имеет длительное свечение, то отраженные импульсы сливаются, формируя изображение сечения обследуемого органа. Современные аппараты имеют до 64 степеней градации цвета, именуемой «серой шкалой», обеспечивающей разницу в структурах органов и тканей. Дисплей делает изображение в двух качествах: позитивном (белый фон, черное изображение) и негативном (черный фон, белое изображение).
Визуализация в режиме реального времени отражает динамическое изображение движущихся структур. Она обеспечивается разнонаправленными датчиками, имеющих до 150 и более элементов - линейное сканирование, либо из одного, но совершающего быстрые колебательные движения - секторальное сканирование. Картина исследуемого органа при УЗИ в масштабе реального времени возникает на видеомониторе мгновенно с момента исследования. Для исследования органов прилегающих к открытым полостям (прямой кишке, влагалищу, ротовой полости, пищеводу, желудку, толстой кишке) - используют специальные интраректальные, интравагинальные и другие внутриполостные датчики.
3.Допплеровская эхолокация - метод ультразвукового диагностического исследования движущихся объектов (элементов крови), основанный на эффекте Допплера. Эффект Допплера связан с изменением частоты ультразвуковой волны, воспринимаемой датчиком, происходящее вследствие перемещения исследуемого объекта относительно датчика: частота эхосигнала, отраженного от движущегося объекта, отличается от частоты излученного сигнала. Существует две модификации допплерографии:
- а) - непрерывная, которая наиболее эффективна при измерении высоких скоростей кровотока в местах сужения сосудов, однако непрерывная допплерография имеет существенный недостаток - она даёт суммарную скорость движения объекта, а не только потока крови;
- б) - импульсная допплерография лишена этих недостатков и позволяет измерить малые скорости на большой глубине или большие скорости на малой глубине в нескольких контрольных объектах малой величины.
Допплерография используется в клинике для изучения формы контуров и просветов кровеносных сосудов (сужения, тромбоз, отдельные склеротические бляшки). Важное значение в клинике УЗ диагностики в последние годы приобретает сочетание сонографии и допплерографии (т.н. дуплексная сонография), которая и позволяет выявить изображение сосудов (анатомическая информация) и получает запись кривой кровотока в них (физиологическая информация), к тому же в современных ультразвуковых аппаратах имеется система, позволяющая раскрашивать разнонаправленные потоки крови в разные цвета (синий и красный), так называемое цветное допплеровское картирование. Дуплексная сонография, цветное картирование позволяют следить за кровенаполнением плаценты, сокращениями сердца у плода, за направлением кровотока в камерах сердца, определять обратный ток крови в системе воротной вены, вычислять степень стеноза сосудов и т.д.
В последние годы стали известны некоторые биологические эффекты у персонала при проведении УЗ исследований. Действие УЗ через воздух прежде всего сказывается на критическом объёме, каковым является уровень сахара в крови, отмечаются электролитные сдвиги, повышается утомляемость, возникает головная боль, тошнота, шум в ушах, раздражительность. Однако в большинстве случаев эти признаки носят неспецифический характер и имеют выраженную субъективную окраску. Этот вопрос требует дальнейшего изучения.
Медицинская термография - метод регистрации естественного теплового излучения тела человека в виде невидимых инфракрасных излучений. Инфракрасное излучение (ИКИ) дают все тела с температурой выше минус 237 0 С. Длина волны ИКИ от 0,76 до 1 мм. Энергия излучения меньше, чем у квантов видимого света. ИКИ поглощается и слабо рассеивается, имеет как волновое, так и квантовое свойство. 0собенности метода:
- 1. Абсолютно безвреден.
- 2. Высокая скорость исследования (1 - 4 мин.).
- 3. Достаточно точный - улавливает колебания в 0,1 0 С.
- 4. Имеет возможность одновременно оценивать функциональное состояние нескольких органов и систем.
Методики термографического исследования:
- 1. Контактная термография основана на использовании термоиндакаторных пленок на жидких кристаллах в цветном изображении. По цветному окрашиванию изображения с помощью калориметрической линейки судят о температуре поверхностных тканей.
- 2. Дистанционная инфракракрасная термография - самый распространенный метод терморгафии. Она обеспечивает получение изображения теплового рельефа поверхности тела и измерение температуры в любом участке тела человека. Дистанционный тепловизор дает возможность получать на экране аппарата отображение теплового поля человека в виде черно-белого или цветного изображения. Эти изображения можно зафиксировать на фотохимической бумаге и получить термограмму. Используя так называемые активные, стрессовые пробы: холодовые, гипертермические, гипергликемические, можно выявить начальные, даже скрытые нарушения терморегуляции поверхности тела человека.
В настоящее время термография применяется для обнаружения расстройств кровообращения, воспалительных, опухолевых и некоторых профессиональных заболеваний, особенно при диспансерном наблюдении. Считается, что этот метод, имея достаточную чувствительность, не обладает высокой специфичностью, что затрудняет его широкое применение при диагностике различных заболеваний.
Последние достижения науки и техники позволяют измерять температуру внутренних органов по собственному их излучению радиоволн в СВЧ диапазоне. Эти измерения производят с помощью микроволнового радиометра. Зa этим методом более перспективное будущее, чем за инфракрасной термографией.
Огромным событием последнего десятилетия явилось внедрение в клиническую практику поистине революционного метода диагностики ядерно-магнитной-резонансной томографии, именуемой в настоящее время магнитно-резонансной томографией (слово «ядерная» снято, чтобы не вызывать у населения радиофобии). Метод магнитно-резонансной томографии (МРТ) основан на улавливании электромагнитных колебаний от определенных атомов. Дело в том, что ядра атомов, содержащие нечётное количество протонов и нейтронов имеют собственный ядерно-магнитный спин, т.е. угловой момент вращения ядра вокруг собственной оси. К таким атомам относится водород, составная часть воды, которая в организме человека доходит до 90%. Подобный эффект дают и другие атомы, содержащие нечётное количество протонов и нейтронов (углерод, азот, натрий, калий и другие). Поэтому каждый атом подобен магниту и в обычных условиях оси углового момента располагаются хаотично. В магнитном поле диагностического диапазона при мощности порядка 0,35-1,5 Т (единица измерения магнитного поля названа в честь Тесла - сербского, югославского учeнoгo, имеющего 1000 изобретений), атомы ориентируются по направлению магнитного поля параллельно или антипараллельно. Если в этом состоянии наложить радиочастотное поле (порядка 6,6-15 Мгц), то возникает ядерно-магнитный резонанс (резонанс, как известно, возникает, когда частота возбуждения совпадает с собственной частотой системы). Этот радиочастотный сигнал улавливается детекторами и через компьютерную систему строится изображение, основанное на протонной плотности (чем больше протонов в среде, тем интенсивнее сигнал). Наиболее яркий сигнал дает жировая ткань (высокая протонная плотность). Наоборот, костная ткань из-за небольшого количества воды (протонов), дает наименьший сигнал. Для каждой ткани свой сигнал.
Магнитно-резонансная томография обладает рядом преимуществ перед остальными методами диагностической визуализации:
- 1. Отсутствие лучевой нагрузки,
- 2. Отсутствие необходимости применения контрастных веществ в большинстве случаев рутинной диагностики, так как МРТ позволяет видеть с осуды, особеннокрупные и средние без контрастирования.
- 3. Возможность получения изображения в любой плоскости, включая три ортоганальные анатомические проекции, в отличие от рентгеновской компьютерной томографии, где исследование проводится в аксиальной проекции, и в отличии от УЗИ, где изображение ограниченное (продольное, поперечное, секторальное).
- 4. Высокая разрешающая способность выявления структур мягких тканей.
- 5. Нет необходимости специальной подготовки пациента к исследованию.
За последние годы появились новые методы лучевой диагностики: получение трехмерного изображения с использованием спиральной компьютерной рентгеновской томографии, возник метод использующий принцип виртуальной реальности с трехмерным изображением, моноклоналъная радионуклидная диагностика и некоторые другие методы, находящиеся на стадии эксперимента.
Таким образом, в этой лекции дана общая характеристика методов и методик лучевой диагностики, более подробное описание их будет дано в частных разделах.
Лучевая диагностика, лучевая терапия - это две составные части радиологии. В современной медицинской практике они используются все шире и чаще. Это можно объяснить их отличной информативностью.
Диагностика лучевая - это практическая дисциплина, которая изучает использование разного рода излучений с целью обнаружения и распознавания большого количества заболеваний. Она помогает изучить морфологию и функции нормальных и пораженных болезнью органов и систем человеческого организма. Существует несколько видов лучевой диагностики, и каждая из них по-своему уникальна и позволяет обнаружить болезни в разных областях организма.
Лучевая диагностика: виды
На сегодняшний день существует несколько методов лучевой диагностики. Каждый из них по-своему хорош, так как позволяет провести исследования в определенной области человеческого организма. Виды лучевой диагностики:
- Рентгенодиагностика.
- Радионуклидное исследование.
- Компьютерная томография.
- Термография.
Эти методы исследования лучевой диагностики могут позволить выдать данные о состоянии здоровья пациента только в той области, которая ими исследуется. Но существуют и более усовершенствованные методы, которые дают более подробные и обширные результаты.
Современный метод диагностирования
Современная лучевая диагностика - это одна из быстро развивающихся медицинских специальностей. Она непосредственно связана с общим прогрессом физики, математики, вычислительной техники, информатики.
Диагностика лучевая - это наука, применяющая излучения, которые помогают изучать строение и функционирование нормальных и поврежденных болезнями органов и систем человеческого организма с целью проведения профилактики и распознавания заболевания. Подобный метод диагностирования играет важную роль как в обследовании пациентов, так и в радиологических процедурах лечения, которые зависят от информации, полученной во время исследований.
Современные методы лучевой диагностики позволяют с максимальной точностью выявить патологию в конкретном органе и помочь найти лучший способ для ее лечения.
Разновидности диагностики
Инновационные методы диагностирования включают в себя большое количество диагностических визуализаций и отличаются друг от друга физическими принципами получения данных. Но общая сущность всех методик заключается в информации, которую получают путем обработки пропускаемого, испускаемого или отраженного электромагнитного излучения или механических колебаний. В зависимости от того, какие из явлений положены в основу получаемого изображения, диагностика лучевая делится на такие виды исследований:
- Рентгенодиагностика основывается на умении поглощать тканями рентгеновские лучи.
- В его основе лежит отражение пучка направленных ультразвуковых волн в тканях по направлению к датчику.
- Радионуклидное - характеризуется испусканием изотопами, которые накапливаются в тканях.
- Магнитно-резонансный метод основывается на испускании радиочастотного излучения, которое возникает во время возбуждения непарных ядер атомов в магнитном поле.
- Исследование инфракрасными лучами - самопроизвольное испускание тканями инфракрасного излучения.

Каждый из этих методов позволяет с большой точностью выявить патологию в органах человека и дает больше шансов на положительный исход лечения. Как диагностика лучевая выявляет патологию в легких, и что с ее помощью можно обнаружить?
Исследование легких
Диффузное поражение легких - это изменения в обоих органах, представляющие собой рассеянные очаги, увеличение ткани в объеме, а в некоторых случаях и объединение двух этих состояний. Благодаря рентгеновскому и компьютерному методам исследований удается определять легочные заболевания.

Только современные методы исследования позволяют быстро и точно установить диагноз и приступить к оперативному лечению в условиях стационара. В наше время современных технологий имеет большое значение лучевая диагностика легких. Поставить диагноз в соответствии с клинической картиной в большинстве случаев очень трудно. Это объясняется тем, что патологии легких сопровождаются сильными болями, острой дыхательной недостаточностью и кровоизлиянием.
Но даже в самых тяжелых случаях на помощь врачам и пациентам приходит неотложная лучевая диагностика.
В каких случаях показано проведение исследования?
Рентгеновский метод диагностики позволяет быстро выявить проблему при возникновении угрожающей жизни пациента ситуации, которая требует неотложного вмешательства. Срочная рентгенодиагностика может быть полезна во многих случаях. Чаще всего ее используют при повреждении костей и суставов, внутренних органов и мягких тканей. Очень опасны для человека травмы головы и шеи, живота и брюшной полости, грудной клетки, позвоночника, тазобедренных и длинных трубчатых костей.

Метод рентгеновского исследования назначают пациенту сразу после того, как будет проведена противошоковая терапия. Осуществлять его можно прямо в приемном отделении, используя передвижной аппарат, или же пациента доставляют в кабинет рентгена.
При травмах шеи и головы проводят обзорную рентгенограмму, при необходимости добавляют специальные снимки отдельных частей черепа. В специализированных учреждениях можно провести скорую ангиографию сосудов мозга.
При травмировании грудной клетки диагностику начинают с обзорной делают с прямого и бокового обзора. При травмах живота и таза нужно проводить обследование с использованием контрастирования.
Также срочное проводят и при других патологиях: острая боль в животе, харканье кровью и кровотечения из пищеварительного тракта. Если данных будет недостаточно для установления точного диагноза, назначают компьютерную томографию.
Редко используют рентгенодиагностику в случаях подозрения на присутствие инородных тел в дыхательных путях или пищеварительном тракте.

При всех видах повреждений и в сложных случаях, возможно, потребуется провести не только компьютерную томографию, но и магнитно-резонансную. Назначить то или иное исследование может только лечащий доктор.
Плюсы лучевой диагностики
Этот метод исследования считают одним из самых эффективных, поэтому, рассматривая его плюсы, хочется выделить такие:
- Под воздействием лучей опухолевые новообразования уменьшаются, погибает часть раковых клеток, а оставшиеся перестают делиться.
- Многие сосуды, из которых поступает питание к зарастают.
- Больше всего положительных моментов заключается в лечении некоторых видов рака: легких, яичников и вилочковой железы.
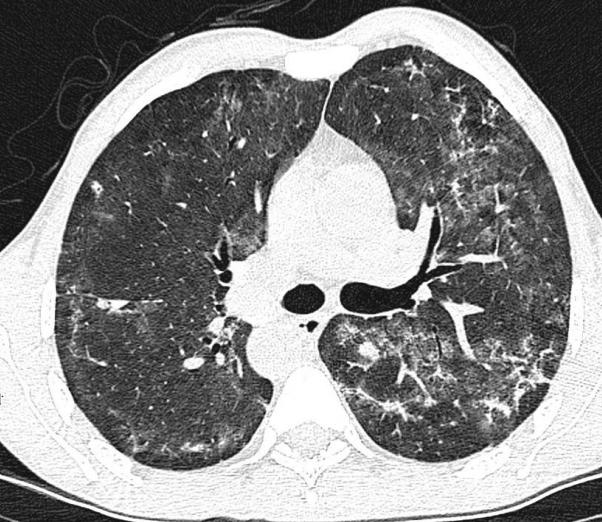
Но не только положительные стороны есть у данного метода, отрицательные также имеются.
Минусы диагностики лучевой
Большинство врачей считают, каким бы удивительным ни был этот метод исследования, свои отрицательные стороны у него также есть. К ним можно отнести:
- Побочные эффекты, которые возникают во время терапии.
- Низкая чувствительность к радиоактивному излучению таких органов, как хрящи, кости, почки и мозг.
- Максимальная чувствительность эпителия кишечника к данному облучению.

Лучевая диагностика показала хорошие результаты при выявлении патологии, но не каждому пациенту она подходит.
Противопоказания
Не всем больным с раковыми новообразованиями этот метод исследований подходит. Назначают его только в некоторых случаях:
- Наличие большого количества метастазов.
- Лучевая болезнь.
- Врастание раковых корней в крупнейшие сосуды и органы половой системы.
- Лихорадка.
- Тяжелейшее состояние пациента с выраженной интоксикацией.
- Обширное онкологическое поражение.
- Анемия, лейкопения, а также тромбоцитопения.
- Распад раковых новообразований с кровотечением.
Заключение
Лучевая диагностика применяется уже несколько лет и показала очень хорошие результаты в быстрой постановке диагнозов, особенно в сложных случаях. Благодаря ее использованию удалось определить диагнозы очень тяжелым больным. Даже несмотря на ее недостатки, других исследований, которые бы давали такие результаты, пока нет. Поэтому можно точно сказать, что в настоящее время лучевая диагностика стоит на первом месте.




